BINDEVEVSSYKDOMMER (REV 021-033)
44 Anamnese og kliniske problemstillinger ved Systemiske Bindevevssykdommer. Problemstillinger og differensialdiagnoser (REV 023)
Jan Tore Gran and Øyvind Palm
Definisjon
Diagnostiske strategier i revmatologi innebærer å både innhente kunnskap om symptomer og forløp via pasienten og/eller nærstående personer (anamnese) og anvende supplerende undersøkelser. Deretter anvendes kunnskap om sykdommene kombinert med erfaring. Med økende erfaring vil en på bakgrunn av kunnskap, anamnese og undersøkelser kunne gjenkjenne mønstre i sykdommene, følge et system for målrettet å sikre diagnosen (Elkayam O, Rheumatology, Capt 7, 2018).
Anamnese ved systemiske bindevevssykdommer
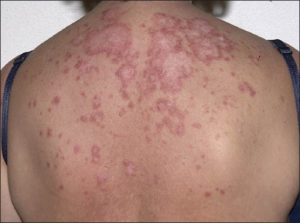
Anamnesen skal dekke aktuelle symptomer og sykdomsbilder ved systemiske bindevevssykdommer. Ved kjent diagnose nevnes kort hva som er grunnlaget for diagnosen, gjerne ved å bruke klassifikasjonskriterier. Ved usikker diagnose må en ta høyde for ev. differensialdiagnoser (se nedenfor). De spesifikke sykdommenes klassifikasjonskriterier kan brukes som punkter i anamnese og undersøkelse.
En bør spør etter utslett, sår i slimhinner, hårtap, sicca-symptomer, Raynauds fenomen, påvirket allmenntilstand, artralgi, artritt, dysfagi, proksimal muskelsvakhet, nevrogene symptomer og tegn til affeksjon av indre organer. I tillegg til en grunnleggende anamnese bør man ha følgende diagnoser og symptomer/undersøkelsesfunn i tankene:
Symptomer fra flere organer inklusiv ledd (artralgi eller artritt), hud (eksem, soleksem, sommerfugleksantem), slimhinner (munnsår) nyrer (urin: nefritt), blod (cytopenier, blod, sjelden benmarg hemolyse) kombinert med et sterkt utslag i antinukleære antistoff (ANA) og anti-DNA eller andre mer eller mindre spesifikke subgrupper. Ved samtidig antifosfolipid syndrom er antall svangerskap og svangerskapsutfall spesielt aktuelt. Andre symptomer på SLE er fotosensitivitet og neonatal lupus (ved SSA/B antistoff), fatigue, munnsår, polyartikulær artritt (oftest fingerledd), proteinuri (nyrer), pleuritt, sjelden pneumonitt (lunger), perikarditt og endokarditt (hjertet), kramper, psykose, pareser (CNS / nervesystemet).
Problemstillinger og differensialdiagnoser er omtalt i kapittelet om SLE
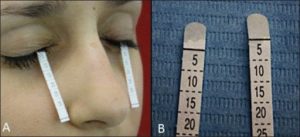
Sjøgrens syndrom: Tørr munn, Tørre øyne, SSA/B antistoff. De fleste er kvinner i 40-50 årene, men sykdommen forekommer helt ned i barne-alder. De fleste revmatologer vil støtte diagnosen på klassifikasjonskriterier som inkluderer forekomst av enten SSA eller SSB antistoff eller karakteristisk histologi fra spyttkjertler (leppebiopsi). I høy alder er det oftest andre årsaker til tørre slimhinner.
Lymfom. Vær oppmerksom på at Sjøgrens syndrom er forbundet med økt risiko for å utvikle non-Hodgkins lymfom. det gjelder særlig blant dem som har lave lymfocytter og lave komplementfaktorer (C3 og/eller C4). Gravide med SSA og/ eller SSB antistoff kan (1-2% risiko) få fostre med hjerteblokk og nyfødte med neonatal lupus.
Utelukk følgende: Tidligere stråleterapi mot hode/hals, Aktiv hepatitt C-infeksjon, HIV-infeksjon, Sarkoidose, Amyloidose, Graft-versus Host Disease, IgG4-relatert sykdom?
Problemstillinger og differensialdiagnoser er omtalt i kapittelet om Sjøgrens syndrom
MCTD (Mixed Connective Tissue Disease)
De spesifikke kliniske symptomer og funn for MCTD er trefasiske Raynauds fenomen, diffust håndødem (“puffy hands”), myositt, leukopeni, spiserørs dysmotilitet, pleuritt, perikarditt, interstitiell lungesykdom, og pulmonal hypertensjon.
Problemstillinger og differensialdiagnoser er omtalt i kapittelet om MCTD.
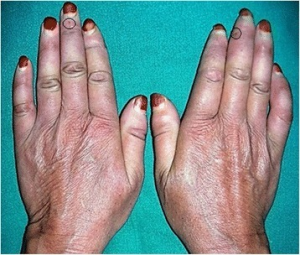
Vanligste funn er sklerodaktyli, teleangiektasier og Raynauds fenomen.
Blant komplikasjoner er sår på fingerpulpa, interstitiell lungesykdom, pulmonal hypertensjon gastro-øsofagal refluks. Skleroderma renal krise er kritisk og krever spesiell håndtering.
Problemstillinger og differensialdiagnoser er omtalt i kapittelet om systemisk sklerose
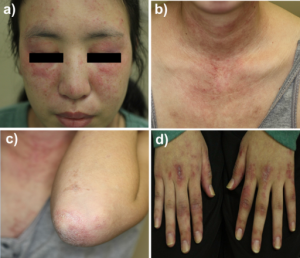
Dermatomyositt / myositt
Ikke muskel-affeksjon, men relatert til MDA5 antistoff.
- Inflammatoriske myopatier (polymyositt, dermatomyositt, nekrotiserende myopatier) og inklusjonslegeme-myositt: progressiv muskel svakhet, med eller uten utslett. Proksimal svakhet i muskler som merkes særlig ved gange opp trapper eller når en skal reise seg og CK i blodet er tydelig økt.
- Dersom det hos voksne også foreligger hud-manifestasjoner (dermatomyositt) skal anamnesen rettes mot eventuelle symptomer på en bakenforliggende kreftsykdom som foreligger hos noen.
- Vær oppmerksom på at noen former for (dermato-)myositt er assosiert med lunge-manifestasjoner kan utvikle seg til livstruende tilstander
Problemstillinger og differensialdiagnoser er omtalt i kapittelet om myositt
Anamnesen bør inneholde punkter i klassifikasjonskriterier EULAR/ACR 2017
- Objektiv symmetrisk, progredierende svakhet i overekstremiteter og / eller underekstremiter? Nakkefleksorer svakere enn ekstensorer? Proksimal benmuskulatur relativt svakere enn distale muskler?
- Heliotropt utslett, Gottrons papler, Gottrons tegn?
- Dysfagi eller påvist øsofagus dysmotilitet?
- Anti-Jo-1 antistoff, forhøyet CK, LD, ASAT eller ALAT?
- Biopsi med endomyseal (polymyositt) eller perimyseal (dermatomyositt) inflammasjon eller perifascikulær atrofi eller rimmed vakuoler / inklusjonslegemer (inklusjonslegeme myositt).
Klinisk undersøkelse
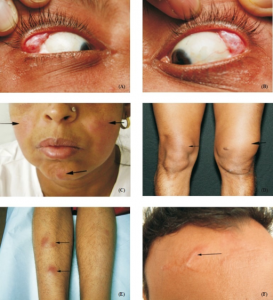
Øyne inspiseres klinisk (rødhet, pupille-differens, strabisme, synstap). Schirmers test ved mistanke om tørrhet.
Munnen undersøkes med tanke på munnsår, karies, belegg.
Huden vurderes for erythem, eksantem eller tegn til vaskulitt. Hudfarge (anemi, ikterus). På fingre vurderes om sklerodaktyli, digitale ulcera på fingertupper, teleangiektasier, kalsinose (systemisk sklerose), mekaniker-hender (antisyntetase-syndrom) eksantem over PIP- og MCP-ledd/ Gottrons papler og Gottrons tegn (dermatomyositt), sår og eksem (Chilblains ved SLE) og “puffy fingers/hands” (MCTD).
Alopeci ses ved SLE og diskoid lupus
Neglefolder kan inspiseres (små blødninger?) eller undersøkes ved kapillærmikroskopi, særlig ved Raynauds fenomen og mistanke om systemisk sklerose.
Ledd vurderes med tanke på artritt, særlig i fingre og tær. Feilstillinger (Jaccoud artropati) (alle, men oftest SLE, MCTD). Ultralyd, røntgen eller MR-undersøkelser.
Lunger auskulteres. Krepitasjoner basalt ved interstitiell lungesykdom (systemisk sklerose, antisyntetase syndrom, Sjøgrens syndrom). Lungefunksjonstester (FEVi, FVC, DLCO). 6-minutter gangtest og O2 metning, HRCT av lunger.
Hjertet auskulteres. Fjerne toner ved perikarditt med væske. Perikard-friksjon ved “tørr” perikarditt. Bilyd ved endokarditt (SLE). EKG, Ekkokardiografi.
Perifere ødemer ved kardial svikt (myokarditt ved myositt, pulmonal hypertensjon ved systemisk sklerose) eller nyresykdom med proteintap (SLE). Urin og nyrefunksjonsprøver. BN-proBNP. Ekkokardiografi.
Perifer sensibilitet (nervesystem): Mono- og polynevritt ved alle systemiske bindevevssykdommer. Nevrografi.
Laboratorieprøver
Inflammasjonsprøver (CRP, SR, trombocytter): Ofte høy SR, lav CRP.
Celletellinger (Hb, leukocytter med differensial-telling), trombocytter. Ofte lave verdier i en eller to rekker, sjeldnere alle tre. Hemolyse (lav Hb, lav haptoglobin, høyt antall retikulocytter). Lave lymfocytter ved sykdomsaktivitet. Leukocytose ved kortikosteroid-behandling.
CK (myositt), Troponin-T og Pro-BNP ved mistanke om kardial affeksjon.
Lever- nyre- og thyreoidea-funksjonsprøver.
Antistoff: Antinukleære antistoff (ANA), double-stranded DNA, Ribonukleoprotein (RNP), Smith (Sm), Scl70 (topoisomerase), CENP, SSA (Ro), SSB (La), anticyklisk citrullinert protein (CCP), Jo-1. Ved mistanke om myositt rekvireres “myositt-spesifikke antistoff”. Ved systemisk sklerose er “sklerodermi spesifikke antistoff” aktuelle.
Urin: erytrocytter, protein, ev kvantitering, protein/kreatinin ratio og mikroskopi.
Vennligst se eget kapittel om laboratorieprøver ved systemisk bindevevssykdom.
Manifestasjoner assosiert med revmatisk sykdom
| Hovedmanifestasjoner relatert til revmatisk sykdom | Assosiert sykdom |
| Allmenntilstand | |
| -Feber | RA, SLE, DM/PM, SSc, MCTD, vaskulitt, FMF og andre autoinflammatoriske/feber-syndromer |
| -Vekttap | RA, SLE, DM/PM, SSc, MCTD, vaskulitt |
| Hud manifestasjoner | |
| -fotosensitivitet, alopeci | SLE, DM |
| -Sklerodaktyli, teleangiektasier | SSc, MCTD, overlapp-syndromer |
| -Heliotropt utslett, Gottrons papler | DM |
| -Raynauds fenomen | Idiopatisk/primær Raynauds, SSc, SLE, MCTD, antisyntetase syndrom |
| -Psoriasis | Psoriasis artritt |
| Slimhinne manifestasjoner | |
| -Orale og genitale ulcera | SLE, Behcets, Crohns, vaskulitt |
| -Tørre øyne og munn | Sjøgrens, RA |
| -Serositt | SLE, RA, MCTD, FMF |
| -Uveitt | ReA, AS, Behcets, andre vaskulitter, sarkoidose |
| -Skleritt, episkleritt | Vaskulitt, relapsing polykondritt |
| Andre | |
| -Tromboser, arterielle eller venøse | Vaskulitt, antifosfolipid syndrom, Behcets |
| -Spontanaborter, residiverende | Antifosfolipid syndrom |
| -Dysfagi | SSc, MCTD, PM, DM, IBM |
| -Dyspne | Mange systemiske bindevevssykdommer |
| -Ødem i underekstremiteter, hypertensjon | SLE |
| -Lymfadenopati | Mange systemiske bindevevssykdommer |
| -Muskelsvakhet | PM, DM, IBM, MCTD, SSc med myositt/skleromyositt, andre overlappsyndromer |
| -Kramper, psykose | SLE, CNS-vaskulitt, antifosfolipid syndrom |
| -perifer nevropati | Vaskulitt, Sjøgrens, SLE, sarkoidose, RA |
| -ØNH manifestasjoner; sinusitt, otitis media, døvhet | Vaskulitt |
| -Diare | IBD relatert artropati |
| Forkortelser: RA: revmatoid artritt, DM dermatomyositt, PM: polymyositt, IBM: inklusjonslegememyositt, FMF: familiær middelhavsfeber, IBD: inflammatorisk tarmsykdom, MCTD: mixed connective tissue disease, SLE: systemisk lupus erythematosus, SSc: systemisk sklerose. (Elkayam O, Rheumatology, Capt 7, 2018). | |
Differensialdiagnoser
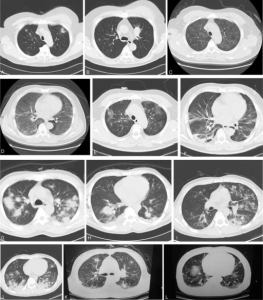
Systemiske bindevevssykdommer i tidlige stadier kan lett mistolkes som infeksjon. Slitenhet/fatigue, feber-tendens, utslett, leddsmerter, forhøyet SR og CRP bidrar til mulig feiltolkning. Ved lavgradig sykdomsaktivitet over tid kan bindevevssykdommene også ligne maligne sykdommer. Illustrasjon hånden ovenfor: Wang L, Le Q-Si, Liu Y-Y, Song H-J, Chun-ling Song C-l, 2016. CC BY 4.0.
Systemiske bindevevssykdommers differensialdiagnoser er svært viktige og omfattende. Disse er beskrevet som egne avsnitt under hver diagnose i de respektive kapitlene. Illustrasjon: Fei W, Xiaohong W, Hong Z, Bei H – Medicine (2015). CC BY-NC-ND 4.0
Systemiske bindevevssykdommer har som revmatiske systemsykdommer mange mulige uttrykksformer. Disse må ses som en del av hele sykdomsbildet, slik at en vurderer tentativ diagnose og differensialdiagnoser. Disse er beskrevet under hver enkelt diagnose. Her en kort oversikt og lenker.
- Andre inflammatoriske sykdommer, inklusive artritt-sykdommer og vaskulitt.
- Andre autoimmune sykdommer: thyreoidea– (ANA-positiv thyreoiditt), lever, galle eller nyre.
- Antifosfolipid syndrom
- Artritt / Artralgi (andre systemsykdommer)
- Dermatomyositt
- Dysfagi
- Eosinofil fasciitt
- Erythromelalgi
- Fatigue
- Feber
- Fibromyalgi
- Fibroserende sykdommer: Lineær sklerodermi, morfea
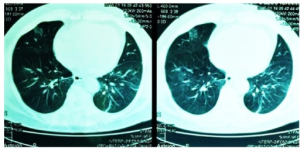
Legionella infeksjon: Renalt-pulmonalt syndrom (ligner SLE) hos 51 år gammel mann. Illustrasjon ovenfor: Sabani E., Pantelis A. Sarafidis PA, Lazaridis A, Kouloukourgiotou T, Stylianou K, Afroditi Pantzaki A, Papagianni A, Efstratiadis G, 2016. CC BY 4.0 - Hemoptyse
- Hepatosplenomegali
- Hud-manifestasjoner (alopeci, fotosensitivitet, kalsinose, lipodystrofi, noduli, skleroserende forandringer, ulcera, vitiligo)
- Lymfeknuteforstørrelser
- Lungeinfiltrater
- MCTD
- Myositt
- Munntørrhet
- Nyre-manifestasjoner
- Perikarditt
- Pleuravæske / Pleuritt
- Polymyositt
- Polynevropati
- Raynauds fenomen
- Revmatoid artritt
- Sarkoidose
- Sjøgrens syndrom
- Sklerødem Buschke
- Systemisk sklerose / sklerodermi
- Udifferensiert bindevevssykdom
- Uveitt
- Vaskulitt-sykdommer
- Ødem
