BARN MED REVMATISK SYKDOM. BARNEREVMATOLOGI (REV 053-062)
130 Systemisk Lupus Erythematosus hos barn (Juvenil Lupus, JSLE) (REV 021, REV 054)
Øyvind Palm
Kjennetegn på juvenil lupus
Barn fra 5 års alder, oftest unge jenter
Feber, utmattelse, eksantem, leddsmerter, munnsår, alopeci. Lymfadenopati og hepatosplenomegali, vekttap og anoreksi. Nefritt (urin-undersøkelse)
Symptomer og kliniske funn korrelerer med sykdomsaktivitet.
Høy SR, lav CRP. Alltid utslag i ANA, vanligvis med en eller flere av sub-gruppene: DNA-, C1q-, Sm-, SSA-, SSB- eller RNP-antistoff
ICD-10 M32.8
ATC koder (for legemiddelstatistikk): Prednisolon: H02A B06 Immunsuppressive legemidler: L04A A
Definisjon
Juvenil Systemisk Lupus Erythematosus (JSLE) er en av de vanligste systemiske bindevevssykdommene som oppstår blant barn, særlig unge jenter. In alt debuterer 15-20% av SLE i barne- eller ungdomsårene. Sykdommen er en klassisk autoimmun tilstand der mange organsystemer kan angripes. Sammenlignet med systemisk lupus (SLE) i voksen alder, tilsier høy sykdomsaktivitet og økt risiko for organskade en mer aggressiv behandling i mange tilfeller (Charras A, 2021).
Epidemiologi
Forekomsten varierer betydelig mellom ulike etnisiteter og geografiske områder i verden. Insidensen av JSLE er således angitt mellom 0.28 og 0.48/100,000 barn, med en prevalens rate mellom 6.3 og 24.0 per 100,000 (Hiraki LT, 2009). Barn som etnisk er fra Asia, Afrika og Sør-Amerika er mer utsatt en etnisk nordiske barn. Til sammenligning er blant voksne er forekomsten av SLE beregnet i Oslo-området til en insidens 3.0/100.000 og prevalens 51.8/100.000 (Lerang K, 2012). Vi har ikke epidemiologiske, norske data på JSLE, men en regner med at JSLE er ca. 10 ganger sjeldnere enn hos voksne. Forekomsten blant jenter er 3-5 ganger hyppigere enn blant gutter, og de fleste blir syke i tenårene med en median debutalder på 12,1 år (Kamphuis S, 2010; Chiewchengchol D, 2015).
Symptomer
De dominerende symptomer ved JSLE er feber, fatigue, alopeci og artralgi etterfulgt av vekttap og anoreksi i forløpet. Symptomene og kliniske funn korrelerer med generalisert inflammasjon. Vanlige funn ved aktiv sykdom er da også lymfadenopati og hepatosplenomegali. Manifestasjoner fra nyrer og CNS kan indikere et alvorlig sykdomsforløp (Habibi S, 2011).
| Tabell Deborah M. Levy og Sylvia Kamphuis, 2012
Kliniske manifestasjoner |
Forekomst |
| Feber | 37-100% |
| Lymfeknutesvulster | 13-45% |
| Vekttap | 21-32% |
| Mukokutant | 60-90% |
| Muskel/skjelett | 60-90% |
| Nefritt | 48-78% |
| Nevropsykistrisk | 15-95% |
| Gastrointestinalt | 24-40% |
| Hematologisk | 50-100% |
| Kardiovaskulær | 25-60% |
| Pulmonal | 18-81% |
Feber og utmattelse
Det vanlige er at barn med JSLE først utredes for andre årsaker til påvirket allmenntilstand. Spesielt utelukkes tegn til infeksjoner som kan ha lignende debutsymptomer. Feber, utmattelse, artralgi og myalgi er vanlige debutsymptomer som også ses ved sykdomsoppbluss (Habibi S, 2011). Ikke sjelden henvises pasientene med feber av ukjent årsak.
Hud og slimhinner
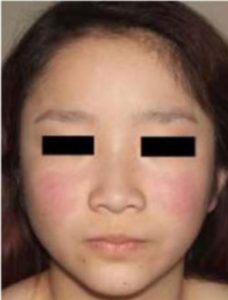
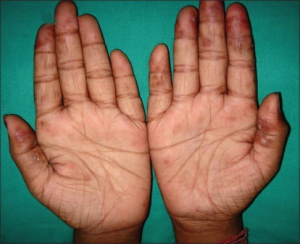
Huden (kutant) angripes hyppig, men symptomene varierer: Sommerfugleksantem, annulære lesjoner, diskoid lupus, makulopapulært utslett, bulla (sjelden), fotosensitivitet (særlig ved SSA/B antistoff), alopeci, Raynauds fenomen, palmart og periungualt erythem, livedo retikularis. Kutan vaskulitt med petekkier, palpabel purpura (leukocytoklastisk vaskulitt), Chilblain, noduli, digitale ulcera, sjeldnere blemmer. Vanligste lokalisering er i ansikt, håndflater og fotsåler. Histologisk ses immunkomplekser og infiltrasjon av neutrofile leukocytter. Forekomsten er sterkt relatert til den generelle sykdomsaktiviteten (Bouaziz, JD, 2017; Smith EMD, 2019). Ved uttalte hud-manifestasjoner kan hudlege-vurderinger være nødvendig. Akutt kutan SLE er svært sensitiv til sol/lys. SSA/B antistoff i blodet er da vanlig. Typisk er lokalisert utslett eller sommerfuglutslett. Subakutt kutan lupus erythematosus (SCLE) med annulære/polycykliske lesjoner og psoriasis-lignende lesjoner er ekstremt sjelden blant barn, til forskjell fra voksne. Ved aktuelle symptomer bør en derfor vurdere om de er del av en mer omfattende SLE-sykdom (Berry T, 2012). Kronisk kutan lupus i form av diskoid lupus er sjelden i barnealder, særlig før 10 års alder.
Orale eller nasofaryngeale ulcera kan forekomme i to former: Klassiske, histologisk diskoide forandringer og uspesifikke ulcera forenelige med after. Begge formene opptrer ved aktiv lupus-sykdom og responderer på generell behandling av tilstanden (Talacko AA, 2010). Hårtap. Alopecia forekommer oftest i form av generalisert hårtap uten tegn til lokalisert inflammasjon i hodebunnen. Ofte er symptomene relatert til aktiv sykdom, men kan opptre opp til tre måneder etter lupus-flare. Andre former som ses ved JSLE er alopecia areata eller såkalt “lupus hår” som er tynt og svakt hår lokalisert perifert på skalpen (Trüeb RM, 2010). Livedo retikularis. Lesjonene er blå-livide og nettverksformede som marmorering, vanligst på lår. En ser økt forekomst ved sekundært (eller primært) antifosfolipid syndrom som bør utelukkes (Ravelli A, 1994).
Nyrer
Nyreaffeksjon foreligger hos 50-70% og 90% av disse utvikles i løpet av sykdommens første to år fra diagnose (Hiraki LT, 2008). Selv om lupusbehandlingen ofte rettes hovedsakelig mot nyre-manifestasjoner, vil en av tre pasienter få residiv i nyrene. For å ha best grunnlag for behandling skal terskelen for å ta nyrebiopsi være lav. Vedvarende proteinuri > 0.5 g/24 timer eller urin protein/kreatinin ratio > 50 mg/mmol i morgenurin er indikasjon for biopsi (Bertias GK, 2012). Histologisk ses oftest klasse IV lupusnefritt. Histologisk aktiv sykdom og tegn til kronisitet indikerer alvorlig prognose for nyrefunksjonen (Oni L, 2021).
CNS/Nervesystem
Symptomer fra sentralnervesystemet kan i mange tilfeller være vanskelige å oppdage når de manifesterer seg ved hodepine, humørsvingninger, kognitive forstyrrelser eller angst. Imidlertid er alvorlige komplikasjoner som generaliserte kramper, psykose eller andre åpenbart nevropsykiatriske symptomer (Natoli V, 2023). Symptomene er ofte relatert til patologi i cerebrale blodkar i form av vaskulitt eller cerebral venetrombose. Sist nevnte ses særlig ved antifosfolipid antistoffer og da oftest lupus antikoagulant (Levy DM, 2003).
Undersøkelser
Ved undersøkelse av JSLE påvises hematologiske forandringer med cyopeni vanligst (50-100%), etterfulgt av artralgi/artritt (60-90%) og mukokutane manifestasjoner (60-85%).
Anamnesen bør være omfattende for å dekke alle aktuelle symptomer (se ovenfor). Til forskjell fra lupus hos voksne, er det uvanlig at barn utelukkende har mukokutane manifestasjoner (Chiewchengchol D, 2015). Man bør derfor spesifikt etterspør også symptomer på andre supplerende organ-affeksjoner. Klassifikasjonskriteriene (se nedenfor) som kan være et godt utgangspunkt. De egner seg ikke for en tidlig diagnose, men peker likevel på en del aktuelle sykdomstrekk som en bør være oppmerksom på. En kan kartlegge alopesi, orale ulcera, sommerfugl-eksantem, generalisert utslett, subakutt kutant lupus-eksem, serositt (pleura, perikard), artritt, nefritt (biopsi: nefritt klasse), feber, CNS-manifestasjoner, fotosensitivitet, Raynauds fenomen, antistoff-profil: ANA, DNA, Sm, SSA, andre og kombinasjoner, antifosfolipid antistoff (lupus antikoagulant, kardiolipin- og beta2-glykoprotein) og tromboembolier, spontanaborter og dødfødsler.
Klinisk gjøres en generell undersøkelse som omfatter hjerte, lunger, blodtrykk, hår, hud, ledd og nevrologisk vurdering, spesielt ved aktuelle symptomer.
Laboratorieprøver. Rutineprøve kan omfatte CRP, SR, Hb, leukocytter med differensialtellinger, elektrolytter, IgG, glukose, lever-, nyre- og thyreoidea-funksjonsprøver, CK, albumin, samt antistoff (se mer nedenfor) ANA, anti-DNA og komplement C3, C4. Urin stiks skal ikke uteglemmes: hematuri og/eller proteinuri er de vanligste tegn på nefritt ved JSLE).
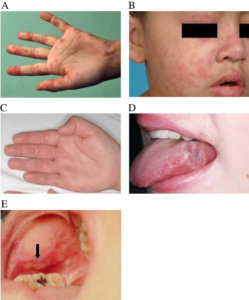
-Høy senkningsreaksjon (SR) og lav CRP er vanlig. Forhøyet CRP ved JSLE ses ved serositt (pleuritt, perikarditt), uttalt artritt, infeksjoner og makrofag aktiveringssyndrom (MAS).
–Cytopenier i minst en cellerekke påvises hos mer enn 50% med JSLE. Mild leukopeni (og lymfopeni) er vanligst. Vedvarende lymfopeni kan være et tegn på sykdomsaktivitet.
-Ved anemi vurderes om hemolyse foreligger (haptoglobin er lav, Coombs test positiv, retikulocytter høye). Hemolytisk anemi ses hos 10-15% (Ramirez Gomez LA, 2008).
-Urin-undersøkelser er essensielle for å utelukke tegn på aktiv nefritt. Urinen undersøkes for proteiner, erytrocytter og ved utslag gjøres mikroskopi (sylindre) og protein/kreatinin ratio estimeres.
Immunologiske undersøkelser. ANA forventes å være positiv hos mer enn 95%. Karakteristisk er også flere andre antistoff rettet mot bl. a. DNA, ENA, Sm, C1q, RNP, SSA/Ro og SSB/La. SSA og SSB er assosiert med neonatal lupus. Antifosfolipid antistoffer (lupus antikoagulant, kardiolipin og beta-2 glykoprotein antistoff) forekommer hos ca. 40% med JSLE, men bare omtrent halvparten av disse utvikler tromboembolier / antifosfolipid syndrom (Levy DM, 2003).
Spesielle former for juvenil systemisk lupus
SLE hos små barn
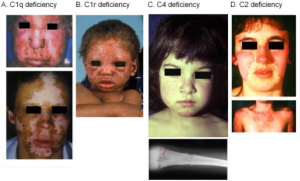
Vær oppmerksom på at alvorlig SLE i spesielt ung alder (småbarn) kan skyldes genetisk defekt, som homozygot C1q-mang
el, C1r-mangel, C4 mangel eller C2 mangel (se illustrasjon nedenfor).
Neonatal lupus
Fostre av gravide med SSA/SSB antistoff får i ca. 1-2% av tilfellene føtal hjerteblokk. En måler da for lav pulsfrekvens. Dette oppstår nesten alltid mellom svangerskapsuke 16. og 26. Screening i den perioden er derfor anbefalt. Hvis føtal hjerteblokk oppstår, kan barnet reddes ved at pacemaker implanteres umiddelbart etter fødsel. SSA og SSB antistoff som er overført til fosteret i svangerskap kan de første måneder etter fødsel forårsake et lupus-utslett hos den nyfødte. Spesielt kan eksemet utløses av lys (lysbehandling ved ikterus). Prognosen er imidlertid utmerket. Vennligst les mer om neonatal lupus i kapitlene om SLE blant voksne og Sjøgrens syndrom.
Medikamentindusert lupus
Antall medikamenter som er vist å kunne utløse lupus-lignede sykdom er økende. Ofte foreligger kutane lesjoner (kutan vaskulitt 10 %), mens alvorlige organmanifestasjoner er sjelden. Polyartralgi eller artritt ses hos nesten alle. Ofte påvises forhøyde leverenzymer, ANA hos 80 %. Histon-antistoff regnes som relativt typisk, dsDNA 16 %, pANCA (ikke PR3 eller MPO-ANCA) 65 %, hyper-gammaglobulinemi 60 %. Remisjon etter seponering er hovedregelen, men kan to måneder. Blant anti-revmatiske legemidler er TNF-hemmer ofte rapportert med lupus-lignende bivirkninger. Ellers er noen legemidler mot psykose, hjerterytmeforstyrrelser og hypertoni blant de vanligere mistenkte utløsere (He YA, 2018).
Klassifikasjon
Selv om de fleste med JSLE fyller klassifikasjonskriteriene (ACR/EULAR 2019) for voksen SLE, har sykdommen blant barn har sine særtrekk. SLICC-2012 (SLICC=Systemic Lupus International Collaborating Clinics) er funnet å ha bedre sensitivitet og ACR-1997 bedre spesifisitet (Chang L-S, 2022). Egne JSLE kriterier (som ennå må utvikles) ville sannsynligvis vært best egnet.
Differensialdiagnoser
- Autoinflammatorisk sykdom: TNFAIP3 mutasjon (HA20). PFAFA
- Borreliose
- Encefalitt, autoimmun
- Infeksjoner: Virale CMV, EBV, Parvovirus B19, HIV. Sepsis (Streptokokker, salmonella), Brucella, Leptospirose, Q feber (coxiella), Tbc (mykobakterier), Borrelia, Toksoplasmose.
- Langerhans histiocytose
- Malignitet
- Leukemi, Lymfom (Hodgkins/Non-Hodgkins), nevroblastom
- PRES (posterior reversibelt encefalopati syndrom)
- Andre inflammatoriske: Antifosfolipid Syndrom, Juvenil idiopatisk artritt (JIA), Juvenil dermatomyositt (JDMS), Juvenilt Sjøgrens Syndrom, Mixed connective tissue disease (MCTD), Systemisk vaskulitt, Crohns sykdom, Akutt reumatisk feber, Sarkoidose, Hemolytisk uremisk syndrom (HUS), Autoimmunt lymfoproliferativt syndrom (ALPS), Common variable immunodeficiency (CVID), Andre primære immundefekter, Makrofag aktiveringssyndrom (MAS/Hemofagocytisk lymfohistiocytose/HLH)
- Ikke-inflammatorisk: Kronisk smertesyndrom/fibromyalgi
Komorbiditet
Autoimmunt: Hypothyreose (Hashimoto), autoimmun hepatitt, autoimmun pankreatitt, ikke-infeksiøs endokarditt, immunmediert trombocytopenisk purpura (ITP), autoimmun hemolytisk anemi (AIHA), Evans syndrom (ITP + AIHA). Primær CNS-vaskulitt (PACNS). Kikuchi-Fujimoto sykdom
Makrofag aktiveringssyndrom (MAS/HLAH)
Andre: Primære psykiatriske tilstander (alvorlig depresjon, psykose)
Behandling
Behandlingen tilpasses alltid barnets alder, vekt, mentale og kliniske tilstand. Dermed vil behandlingsvalg kunne skille seg noe fra tilsvarende for voksne med systemisk lupus. Likevel er det mange overlappende prinsipper, både for generelle tiltak, medikamentvalg og oppfølging. Dette er mer omfattende omtalt i kapitlet om systemisk lupus blant vokse som vi viser til. Nedenfor er en kort oppsummering:
Tverrfaglig bidrar ofte leger av ulike spesialiteter, fysio- og ergoterapeuter i behandlingsopplegget.
Blant medikamenter brukes følgende hovedgrupper:
- Antiflogistika (NSAIDs) eller analgetika i form av paracetamol brukes mot smerter, særlig leddsmerter.
- Hydroksyklorokin (Plaquenil) beskytter mot komplikasjoner og bedrer prognosen. Ofte kombineres hydroksyklorokin med DMARDs (se nedenfor)
- Kortikosteroider (Prednisolon) brukes ved behov i korte perioder med høy sykdomsaktivitet og/eller alvorlige komplikasjoner.
- DMARDs
- Metotreksat brukes ofte mot artritt.
- Azathioprin (Imurel) mot cytopenier, serositt og vaskulitt.
- Mykofenolat (CellCept) ved lupus-nefritt.
- Cyclofosfamid (Sendoxan) gis intravenøst i de mest alvorlige tilfellene, slik som ved alvorlig glomerulonefritt eller CNS-lupus.
- Biologiske legemidler
- Belimumab (Benlysta) er godkjent for barn fra fem års alder.
- Rituksimab brukes i spesielle tilfeller, utenfor godkjent indikasjon (utprøvende behandling).
Behandlingsvarighet. Behandlingen med medikamenter må ofte vare over mange år. Først reduseres og avsluttes kortikosteroider (Prednisolon). Når sykdommen har vært i remisjon i 24-36 måneder kan en forsøke å avslutte DMARDs. Hydroksyklorokin (Plaquenil) beholdes vanligvis lengre.
Behandlingssvikt. En bør ha i mente at behandlingen ikke alltid blir gjennomført etter intensjonen. Ungdom med kronisk sykdom er i den sammenheng særlig utsatt for behandlingssvikt. Spesiell oppmerksomhet anbefales.
For behandling av SLE og lupus-nefritt hos voksne er det utarbeidet spesifikke anbefalinger blant annet av EULAR. Det vises til retningslinjer i publisert litteratur (Fanpouirakis A, 2019) (Thomas Dörner, Richard Furie, 2019) (Fanouriakis A, 2020) og veilederen til Norsk revmatologisk forening/legeforening.
Prognose
Allerede på 1980-tallet var ti-års overlevelse over 85% (Lehman TJ, 1991) som var en betydelig forbedring fra tidligere. Likevel medførte sykdommen og nødvendig behandling at 61% hadde fikk tegn på non-reversible skader (Lilleby V, 2005). I tillegg fikk pasientene ofte økt fettmasse og en ugunstig lipid-profil som kan disponere for kardiovaskulær sykdom i voksen alder (Lilleby V, 2006). Økt fokus på dette antas å ha bedret prognosen de senere år.
Retningslinjer
Oslo Universitetssykehus har laget anbefalinger for utredning og behandling av juvenil lupus
