ARTRITT (REV 006-REV 020)
38 Stills sykdom i voksen alder (Adult onset Still’s disease, AOSD) (REV 007)
Jan Tore Gran and Øyvind Palm
Kjennetegn på Adult Stills sykdom
Unge voksne (adult Stills) med svingende feberepisoder og spontan normalisering uten buk av febernedsettende medikamenter.
Feber-kurve: “kirkespir/spiking fever”.
Erythem følger feberepisodene.
Artritt er vanlig senere i forløpet.
Høye inflammasjonsparametere (SR og CRP). Høy ferritin.
Diagnosekoder ICD-10:: M06.1 (Stills i voksen alder)
Prosedyrekoder: Leddpunksjon/artrocentese (klikk for å spesifisere ledd:) TN_10. UL veiledet leddpunksjon: NXA10K. Intravenøs infusjon: WBGM00. EKG FPFE15
ATC koder: Anakinra : L04AC03. Canakinumab: L04AC08. Tocilizumab: L04AC07
Definisjon
Adult Stills sykdom er en multiorganisk, febril autoinflammatorisk lidelse av ukjent årsak. I likhet med systemisk juvenil artritt hos barn karakteriseres sykdommen av den kliniske triasden med høye febertopper, artritt/artralgi og flyktig eksantem. Ved undersøkelser påvises ofte også hepatosplenomegali, lymfadenopati, leukocytose og høy feritin i blodet. Auto-antistoffer forventes ikke. Makrofag aktiveringssyndrom (MAS) er en fryktet komplikasjon (Eftimiou P, 2021).
Historie
Blant barn ble sykdommen (systemisk JIA) beskrevet av Sir Frederick Still, britisk lege (1868-1941), Guy’s Hospital og Great Ormond Street i London (G.F. Still: On a form of chronic joint disease in children). Stills sykdom brukes nå mest om den voksne formen (adult Stills) som først ble beskrevet av Bywaters i 1971 (Bywaters EG, 1971).
Epidemiologi
Adult Stills sykdom er sjelden. I en eldre fransk studie ble prevalensen estimert til en pr million (Magadur-Joly G, 1996). Senere erfaring tyder imidlertid på at forekomsten er høyere. Forekomsten i Norge er estimert ut i fra en liten stude med 13 tilfeller. En fant en insidens på 0.4/100.000/ år og prevalensen 3,4-6,9/100.000 (Evensen KJ, 2006). Menn og kvinner angripes omtrent like ofte. Aldersgruppene som vanligvis angriper er 15-25 år og senere 36-46 år, median debutalder er 21 år, hvorav over 80 % er under 32 år, men alder over 60 år er også rapportert. Tilfeller i aldersgruppen mellom 36-46 år er også rapportert (Owlia MB, 2009; Giacomelli R, Ruscitti P, 2018).
Etiologi og patogenese
Årsaken er ukjent, men enkeltstående rapporter beskriver utvikling av Stills sykdom etter infeksjon med toksoplasmose, rubella, meslinger, Epstein-Barr-virus, mykoplasma pneumoni, parvovirus og chlamydia pneumoniae. I patogenesen ses en pro-inflammatorisk kaskade der det innate immunsystemet er betydelig involvert. Ekstrene faktorer som infeksjoner kan være aktiverende via Toll-like reseptorer (Rao S, 2022). Sålededes oppfattes sykdommen i likhet med den juvenile formen, systemisk JIA, som en autoinflammatorisk sykdom (Eftimiou P, 2021). Til en viss grad er imidlertid også det adaptive immunsystemet (Feist E, 2018). Signalmolekylene (interleukiner) IL-1β, IL-6, IL-17, TNF og IL18 er forhøyet (Pascal V, 2005 ; Kudela D, 2019).
Genetikk
Sannsynligvis foreligger en genetisk disposisjon for å utvikle sykdommen (polygenetisk autoinflammatorisk sykdom), slik at den slekter på andre autoinflammatorisk sykdommer (som oftest bryter ut i barne-alder). Ulike HLA assosiasjoner synes å disponere for forskjellige sykdomsforløp (Ruscitti P, 2018). Genetiske analyser tyder på at systemisk juvenil artritt og adult Stills sykdom er samme tilstand (Nirmala N, 2015).
Symptomer
Sår hals/faryngitt kan være første symptom fra dagertil et par uker før feber-episoder begynner.
Feber kan være eneste symptom ved debut. Adult Stills sykdom kan derfor være en aktuell diagnose ved feber av ellers ukjent årsak. Feber-episoder er vanligst symptom og ses hos 60 – 100 %. Symptomer på feber er frysninger med skjelving og påfølgende svette. Feberen kan komme i Iange sykler med varighet 8 uker – 8 måneder. Hver episode har kirkespirformet feberkurve med topper på > 39°C og veksler med minst en normal temperatur daglig. Typisk normaliseres feberen uten febernedsettende medikasjon. Feberen oppstår gjerne om kvelden og er relativt ofte ledsaget av frysninger (Gerfaud-Valentin M, 2014).
Artritt og artralgi: Artritt påvises hos 86 – 100 % og er etter feber, nest vanligste symptom. Artritt foreligger ikke nødvendigvis initialt. Polyartritt eller oligoartritt er ikke migrerende (som ved revmatisk feber), men ofte symmetrisk og ledsaget av betydelig morgenstivhet. Håndledd, knær og albuer angripes hyppigst (Gerfaud-Valentin M, 2014). Til forskjell fra revmatoid artritt (RA) spares ofte fingre og tær bortsett fra tommels CMC og stortås TMP. Noen utvikler ankylose (særlig håndledd og cervikalt), men ikke de første 5 årene av sykdommen. Hvis ankylose rammer CMC eller TMP, ses radiologisk en tiltakende avsmalning av leddspalten, men uten erosjoner.
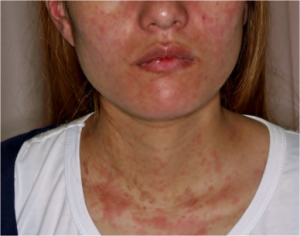
Eksantem: Utslett ses hos 58 – 87 %. Det mistolkes initialt ofte som viralt utslett. Det er lakse-farget eller rosa, flyktig (timer), evt. kun ved feber, sjelden sterk kløe, oftest ikke i ansikt, fotsåler og håndflater. Bad eller gnissing kan utløse utslett (Köbner fenomen). Andre typer utslett som kan ses, er persisterende utslett (atypical persistent skin eruptions, APSEs) som histologisk kjennetegnes ved fokal parakeratose, spredte nekrotiske keratinocytter i startum corneum og øvre tredjedel av epidermis (Rao S, 2022). Andre hudmanifestasjoner er plakk i ansikt, nakke og rygg, lineær pigmentering og trombocytopenisk purpura.
![]() Livstruende komplikasjoner: Perikarditt med tamponade, pulmonal arteriell hypertensjon (PAH), fulminant hepatitt, makrofag aktiveringssyndrom (MAS), disseminert intravaskulær koagulasjon (DIC), trombotisk mikroangiopati (Feist E, 2018).
Livstruende komplikasjoner: Perikarditt med tamponade, pulmonal arteriell hypertensjon (PAH), fulminant hepatitt, makrofag aktiveringssyndrom (MAS), disseminert intravaskulær koagulasjon (DIC), trombotisk mikroangiopati (Feist E, 2018).
| Kliniske og laboratorie-funn ved adult Stills sykdom (Adaptert etter Ruscitti P, 2018). |
||
| Kliniske kjennetegn | Spesifikasjon | Forekomst |
| Feber | Høye temperaturer >39 grader med et svingende forløp med normalisering daglig etter maksimalt 4 timer, selv uten medikasjon. Kirkespir-formet feberkurve med de høyeste verdier ved anfall om kvelden. Utgjør ca. 20% av “residiverende høy feber av ukjent årsak”. | 93-100% |
| Artritt | Artralgi og artritt, oftest håndledd, knær og ankler. Mildt, transistent vanligst. Kronisk symmetrisk erosiv sykdom forekommer forløp | 86-100% |
| Eksantem | Lakse-rosa farge, makulo-papuløs formasjon kan forekomme. Oftest proksimalt på ekstremiteter og truncus. Oppstår under feberanfall. Ikke vaskulitt | 58-87% |
| Myalgi | Følger oftest feberforløpet | 13-84% |
| Splenomegali | Kombinasjon med lymfeknute-svulster gjør at lymfom må utelukkes som differensialdiagnose | 35-79% |
| Lymfadenopati | Biopsi viser paracortical ekspansjon av immunocytter/blaster. Lymfeknutene er gjerne lokalisert cervikalt og submandibulært | 28-74% |
| Sår hals | Bare litt rødhet observeres ved undersøkelse | 27-74% |
| Lever-manifestasjon | Normalisering uten varig skade er vanligst, men ikterus og fatal leversvikt med er rapportert). Behandling med NSAIDs kan også medføre lever-påvirkning | 21-62% |
| Pleuritt | Også interstitiell lunge-affeksjon er beskrevet | 8-53% |
| Vekttap | 5-44% | |
| Perikarditt | Oftest tidlig i sykdomsforløpet, tamponade kan forekomme | 6-38% |
| Abdominal smerte | 5-38% | |
| Blodprøver | ||
| Ferritin økt | >5 x øvre referanse-område | 69-93% |
| CRP økt | 96-100% | |
| SR økt | 87-99% | |
| Neutrofil leukocytose | Hos 80 % (maks. 62 000) | 74-97% |
| Leverenzymer økt | Mild-moderat økning | 36-74% |
| Inflammatorisk anemi | 18-68% | |
| Livstruende komplikasjoner | ||
| Makrofag aktiveringssyndrom (MAS) | Økt dødelighet (10-41%). Kan trigges av infeksjoner og medikamenter. Høy feber, hepatosplenomegali, ekstremt høy ferritin, økte trigyserider, leverenzymer, cytopeni. Lav fibrinogen og relativ lav SR men høy CRP. Typiske funn i benmarg: Hemofagocytose med aktiverte makrofager | 15% |
| Disseminert intravasal koagulasjon (DIC) | Vedvarende feber, purpura. Kan ligne sepsis. | |
| Trombotisk trombocytopenisk purpura (TTP) | Mikroangiopatisk, hemolytisk anemi, trombocytopeni og multiorgansvikt. ADAMTS13 assosiert | |
| Lungeblødning (diffus, intra-alveolær) | Dyspne, ny anemi, brystsmerter | |
| Sjeldne: Sentralnervesystem (Psyko-organisk syndrom, afasi, hjernestammeblødning, meningo-encefalopati, aseptisk meningitt, status epilepticus, hørselstap), polynevropati, Guillain-Barré varianter og nefritt. | ||
Utredning
Anamnesen omfatter familiær disposisjon (første grad slekt) og aktuelle symptomer inklusiv feberforløp (se ovenfor).
Klinisk undersøkelse vurderer generell status, ledd, hud, svelg, lymfeknuter, hjerte, lunger, lever, milt og temperatur.
Laboratorieundersøkelser. Rutineundersøkelser som kan være aktuelle er CRP, SR, hgb, leukocytter med differensialtellinger, trombocytter, elektrolytter, lever-, nyre- og thyreoidea-funksjonsprøver, ferritin, fibrinogen, triglyserid, IgG, albumin, anti-CCP, ANA, ANCA, urin-stiks.
CRP er forhøyet ved aktiv sykdom. Senkningsreaksjon (SR) kan falle ved samtidig MAS. Leukocytose og anemi er ikke uvanlig. Trombocytose er sjelden, trombocytopeni ses ved TTP og DIC). Leverenzymer er ofte lett-moderat økt. Ferritin forventes >5x øvre referanseområde ved aktiv sykdom og er skyhøye ved MAS. Fibrinogen er lav ved MAS. Triglyserider stiger ved MAS. Hyper-gammaglobulinemi er vanlig som tegn på inflammasjon. Procalcitonin kan være lett forhøyet fordi TNF-alfa aktiviteten er høy, slik at “cut-off” for procalcitonin bør settes høyere enn vanlig, gjerne til 1,4 ng/ml. Proteinuri ses oftest kun under feberepisoder. Benmargsbiopsi er aktuelt ved mistanke om MAS eller lymfom.
Immunologiske tester. Ingen er spesifikke. Positiv RF hos 4-18 %. Positiv ANA hos 0-11 %. Høy IL-18 ved aktiv sykdom (ikke rutine-test). Vennligst les om tolkning av laboratorieprøver også i eget kapittel.
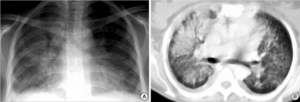
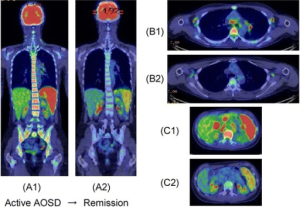
Bildediagnostikk. Utredning av Stills sykdom bør omfatte røntgen eller helst CT- thoraks og ultralyd eller CT av abdomen av differensialdiagnostiske årsaker. PET/CT kan vise økt opptak i lymfeknuter, milt og benmarg og brukes ved feber av ukjent årsak. Ved artritt i tidlig sykdomsfase er røntgen-undersøkelser av liten verdi, mens ultralyd eller MR foretrekkes. Vennligst les generelt om bildediagnostikk i eget kapittel.
Klassifikasjonskriterier
Yamaguchis kriterier (krever minst 5 kriterier, hvorav to majorkriterier)
Major
- Feber 39 grader eller mer i minst en uke. Intermitterende.
- Artritt eller artralgi i minst to uker
- MakuIært eller makulo-papuløst rosafarget utslett (ikke kløende)
- Leukocytose (minst 10 000/mm3 med minst 80 % neutrofile)
Minor
- Sår hals / faryngitt
- Lymfadenopati og/eller splenomegali
- For høye leverenzymer
- Negative tester for RF og ANA
Differensialdiagnoser til AOSD
Infeksiøse lidelser: Borreliose, mykoplasma, virale artritter (hepatitt, herpes, HIV, meslinger, parvovirus B 19, rubella), toksoplasmose, yersinia
Autoinflammatoriske sykdommer: Familiær Middelhavsfeber (utslett kun distal på underekstremiteter), Hyper-IgD syndrom (lymfeknutesvulst), Pfapa, Tumor Nekrose Faktor Reseptor Assosiert Periodisk syndrom (TRAPS)
Systemiske bindevevssykdommer: Dermatomyositt, Systemisk lupus (SLE).
Makrofag aktiveringssyndrom (MAS/HLH)
Malignitet: Angioimmunoblastisk T-celle lymfom. Lymfom
Medikament-reaksjon: DRESS (eosinofili, utslett, feber)
Andre: Castleman sykdom, Kikuchi-Fujimoto, Schnitzler syndrom, Sweets/neutrofil dermatose, revmatoid artritt, sarkoidose
Behandling
Biologiske legemidler: Teoretisk skal cytokin hemmere rettet mot IL-1β, IL-6, TNF-α, og IL-18 ha god effekt på inflammasjonen ved adult Stills sykdom. Faktisk er da også første-valget ved aktiv, typisk sykdom vanligvis IL1-hemmeren anakinra (Feist E, 2018) som er et biologisk legemiddel. Canakinumab (IL-1 hemmer med lengre effekt) og IL-6 hemmeren tocilizumab kan være (dyrere) alternativ. Medikamentene forventes å holde sykdommen under kontroll også ved lang tids bruk, slik at annen medikasjon ofte er unødvendig. IL-6 hemmeren tocilizumab (biologisk) er et alternativ til IL-1 hemmer. TNF-hemmere (biologisk) har mindre forventet effekt, men kan være aktuelle når kronisk leddaffeksjon (RA-lignende) foreligger (Efthimiou P, 2021).
Immunglobulin: Immunglobulin intravenøst (2g/kg kroppsvekt fordelt over 3-5 dager) brukes vanligvis ikke med unntak av noen tilfeller med samtidig Makrofag aktiveringssyndrom (MAS/HLH), ved andre livstruende komplikasjoner eller ved høy sykdomsaktivitet i svangerskap (dersom IL-1 hemmer ikke kan brukes).
Kortikosteroider (Prednisolon 0,5-1,0 mg/kg/dag) har effekt hos ca. 60%, men en rekke bivirkninger må påregnes. Intravenøs metylprednisolon (SoluMedrol) brukes ved alvorlig eksaserbasjon, affeksjon av indre organer og ved tegn på MAS. Respons innen få dager forventes.
csDMARDs. Metotreksat kan brukes som steroid-sparende medikament forutsatt at leversykdom og andre kontra-indikasjoner er utelukket. Metotreksat er mest aktuelt ved kronisk ledd-affeksjon (RA-lignende form) og doseres som ved revmatoid artritt (RA).
NSAIDs mislykkes i å kontrollere sykdommen i de aller fleste tilfellene. Symptombehandling med NSAIDs inntil andre medikamenter har effekt er aktuelt, forutsatt at en observerer nøye med tanke på leverenzymstigning, gastrointestinale komplikasjoner og andre bivirkninger (Rao S, 2022).
Prognose
AOSD her ulike, individuelle forløp (Mathieu Gerfaud-Valentin 2014)
Noen har residiverende anfall, andre har kanskje bare ett anfall, mens også mer kronisk forløpende sykdom forekommer. Polyartritt som varer > 6 måneder indikerer kronisk artikuIært forløp.
- Monocyklisk systemisk (ca 50%) (Evensen KJ, 2006)
- Polycyklisk systemisk
- Kronisk artikulær (RA-lignende)
De fleste pasienter med adult Stills sykdom er i fertil alder. Det er likevel sparsom dokumentasjon på svangerskapsutfall. Pr 2019 var bare 49 tilfeller rapportert. Samlet sett indikerer erfaringene at kvinner med Stills sykdom er i økt risiko for svangerskapsrelaterte komplikasjoner. Det vanligste er redusert vekst hos fosteret (“small for date”) som er rapportert hos 46%. For tidlig fødsel hos 23%. Sykdommen kan blusse opp eller debutere under svangerskap (ofte i 5.-6. måned) og eksaserbasjon postpartum er ikke sjelden. Svangerskap ved Stills sykdom oppfattes derfor generelt som risikosvangerskap og følges opp av spesialisthelsetjenesten der et samarbeid mellom revmatolog, obstetriker, jordmor og fastlege er aktuelt for optimale kontroller (De Carolis S, 2019). Vennligst les mer om svangerskap ved revmatisk sykdom i eget kapittel.
Retningslinjer, anbefalinger og prosedyrer
Italiensk ekspertgruppe (Colafrancescos S, 2019)
- Vennligst les generelt om behandlingsretningslinjer i eget kapittel.
