ANDRE SYKDOMMER (REV 063-REV 077)
225 Retroperitoneal fibrose (REV 144, REV 152)
Øyvind Palm and Jan Tore Gran
Kjennetegn på retroperitoneal fibrose
Fibrotisk vev påvises omkring nyrer, urinledere, aorta og andre strukturer i det retro-peritoneale rom.
CT, ultralyd MR eller PET/CT er aktuell bildediagnostikk.
Blodprøver viser ofte lett økt CRP, SR og i noen tilfeller forhøyet IgG4.
Biopsi dersom mulig for å utelukke malign sykdom .
ICD-10: K66.2; M35.5 (Igg4 relatert sykdom)
ATC koder (for legemiddelstatistikk): Prednisolon: H02A B06 Immunsuppressive legemidler: L04A A
Definisjon
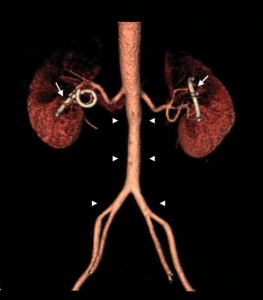
Retroperitoneal fibrose er en sjelden sykdom som kjennetegnes ved at kronisk inflammasjon der fibrotisk vev dannes omkring aorta, urinrør, nyrer og andre strukturer i det retroperitoneale rom som befinner seg bak bukhinnen (peritoneum). Dette kan medfører avklemming av urinledere som forårsaker redusert nyrefunksjon og hypertoni. Også vena cava inferior kan rammes. Retroperitoneal fibrose omfatter periaortitt, kronisk aortitt, inflammatorisk abdominalt aortaaneurisme og fibrose som kan lokaliseres i omgivelsene rundt et inflammatorisk aortaaneurisme (Vaglio A, 2006).
Ormonds sykdom er en kombinasjonen av retroperitoneal fibrose og periaortitt. Behandlingen av retroperitoneal fibrose kan omfatte både medikamenter og kirurgiske/urologiske prosedyrer (Engelsgjerd JS, 2022).
Etiologi
Utløsende sykdomsårsak er ukjent i ca. 2/3 av tilfellene (idiopatisk). Andre tilfeller relateres til samtidig kreftsykdom eller infeksjon (tuberkulose og andre). Enkelte medikamenter mistenkes også (betablokkere, migrenemiddel, infliksimab, etanercept og andre) (Yachoui R, 2015; Lon I, 2022; Vaglio A, 2006). Både tobakk og asbest relateres også til sykdommen. Studier tyder på at en kombinasjon av tobakk og asbest øker risikoen for retroperitoneal fibrose 8-12 ganger (Lon I, 2022).
Patogenese
Når sykdommen har startet, oppstår en vedvarende autoimmun prosess. I noen tilfeller foreligger forhøyet immunglobulin IgG4 i blodprøver og i vevsprøve. Retroperitoneal fibrose kan da klassifiseres blant IgG4 relaterte sykdommer.
Epidemiologi
En har beregnet at 1,3 nye tilfeller/100.000 innbyggere oppstår hvert år (insidens) (van Bommel EF 2009). Det tilsvarer ca. 70 nye tilfeller i Norge hvert år. Menn i 50-65 års alder angripes oftest. Omtrent 45% av tilfellene kan relateres til IgG4 relatert sykdom (Lomborg N, 2019). Peri-aortal infiltrasjon (periaortitt) tyder på IgG4-relatert sykdom. Når sykdommen ikke relateres til IgG4-sykdom, foreligger økt risiko for bakenforliggende kreft-sykdom.
Symptomer
Voksende fibrotisk vev kan fortrenge normalt vev, særlig i nivå med lumbalvirvel L4 og L5 og forårsake obstruksjon med tilhørende symptomer fra mage-område (abdominalt).
- Allmenntilstand. I tidlig sykdomsfase er symptomene vanskelig å tolke: Slapphet, kvalme, utmattelse, smerter og ubehag i ryggen eller mageområdet hos 80%.
- Hydronefrose. Dersom urinveier angripes slik at urinavløpet fra nyrene hindres, oppstår hydronefrose med utvikling av redusert nyrefunksjon på sikt.
- Symptomene er da dump, stillingsuavhengig smerte i lumbalcolumna og eller flankene. Utstråling til lysker og nedre del av abdomen eller testes kan forekomme. Forutgående symptomer med uretrale kolikk-smerter forekommer.
- Ødemer, klaudikasjon. Vena cava kompresjon kan medføre ødemer og klaudikasjon i underekstremiteter.
Undersøkelser
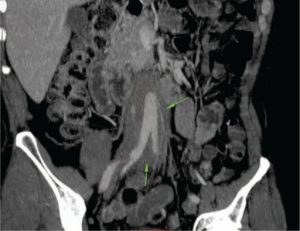
Diagnosen retroperitoneal fibrose kan være vanskelig å stille, fordi symptomene kan være fraværende over lang tid og de ligner ofte på andre tilstander. Diagnosen bygger på anamnese, klinisk undersøkelse, blodprøver og andre tester for å utelukke andre mulige diagnoser. Diagnosen bekreftes ikke alltid ved biopsi, men bildediagnostikk i form av ultralyd, CT eller MR av abdomen kan være tilstrekkelig for en sikker diagnose (Duhan S, 2023).
Sykehistorien dekker aktuelle symptomer og disposisjoner, særlig blant personer i mest utsatt alder (se ovenfor).
Klinisk kan feber, uforklarlig vekttap, trombose og hypertoni forekomme. Dersom vena cava er komprimert, kan en finne tegn til dyp venetrombose og ødemer i begge underekstremiteter.
Blodprøver: Ofte (men ikke alltid) tegn til systemisk inflammasjon med forhøyet CRP og senkningsreaksjon (SR), noen har forhøyet IgG-4 i forhold til total IgG (Høy IgG4/IgG ratio), alkalisk fosfatase (ALP) er ofte forhøyet, anti-nukleære faktorer (ANA) kan være (uspesifikt) forhøyet, elektroforese viser ofte polyklonal hyper-gammaglobulinemi.
Bildediagnostikk: Ultralyd-, CT- eller MR-undersøkelser viser fortykket vev omkring urinledere, nyrer og aorta. Hydronefrose påvises i mer enn 50% av tilfellene. PET/CT har vist seg nyttig i diagnostikk og oppfølging. En finner sammenhengende fibrotiske masser med «bindevev» rund aorta (periaortitt) og andre strukturer retro-peritonealt som lader FDG (fluor-deoksy-glukose) ved PET/CT undersøkelse.
Biopsi: Vevsprøve (biopsi) gjøres om mulig (laparoskopisk), dersom symptomer og funn ved CT-undersøkelse ikke er typisk, kreftsykdom eller infeksjon mistenkes eller responsen på behandling (se nedenfor) ikke er som forventet.
Differensialdiagnoser
Kreftsvulster må utelukkes så langt som mulig, selv om vevsprøve (biopsi) ikke alltid er mulig eller tilrådelig. Blant kreftsvulster forekommer sarkomer, hemoblastom, nevroblastom og metastaser. Lignende, men godartede forendringer kan foreligge ved sarkoidose
Fortykkelse av selve karveggen og andre utsatte steder som aorta-bue og dens grener; aterosklerose, temporalis arteritt og annen kjempecelle-arteritt, Takayasus arteritt.
Behandling
Kirurgi/urologi. Dersom urinveiene er obstruert, er innsetting av stenter eller kirurgiske inngrep nødvendig. Stenter kan settes inn via cystoskop (urologisk).
Medikamentelt responderer sykdommen (80-95%) på kortikosteroider som brukes initialt i høye doser (Solu-Medrol eller Prednisolon 1mg/kg/d), men mange får tilbakefall når dosen reduseres til lave verdier (under 5-15 mg/dag) (van Bommel et al., 2007). Ofte suppleres derfor med annen immundempende DMARDs behandling som mykofenolat-mofetil (CellCept), (Adler et al., 2008), metotreksat eller azathioprin (Imurel). Også tamoksifen SERM (østrogen-reseptor-antagonist kan ha virkning (van Bommel et al., 2013). Blant biologiske legemidler kan infliksimab og tocilizumab (RoActemra) være aktuelle (Catanoso et al., 2012, Vaglio et al. 2013). Andre alternativer er cyclofosfamid (Sendoxan) og ciclosporin A (Binder et al., 2012, Marzano et al, 2001).
Oppfølging
Målet med behandlingen er å gjenopprettrette normal nyrefunksjon og hindre at andre organer skades. Ved oppfølgningen skal en ikke overse utvikling av aneurismer på aorta og hindre tilbakefall. Ved immundempende behandling (utenom Prednisolon) skal blodprøver kontrolleres regelmessig (via fastlege), og spesialist (oftest revmatolog) konsulteres regelmessig.
Prognose
Behandlingen medfører at sykdommen stanses i de aller fleste tilfeller (Yachoui R, 2015). Kortikosteroider kan vise effekt på symptomer allerede innen få dager. I løpet av noen uker forventes fibrosemassene å reduseres, avhengig av sykdommens alvorlighetsgrad og utbredelse. Forløpet kan følges ved ultralyd- CT-, MR- eller PET/CT– undersøkelser. Utvikling av hydronefrose (ved ureter-obstruksjon) og aortaaneurisme (i forløpet av inflammatorisk aortitt) er viktig å oppdage. Medikament-dosene kan ofte reduseres og behandlingen avsluttes etter noen år, men oppfølging en tid deretter for å utelukke residiv er aktuelt.
Litteratur
