ANDRE SYKDOMMER (REV 063-REV 077)
224 Relapsing/residiverende polykondritt (REV 023, REV 038)
Jan Tore Gran and Øyvind Palm
Kjennetegn på Relapsing polykondritt
Kliniske symptomer med residiverende inflammasjon i ørebrusk, nese eller trachea er essensielle.
Biopsi er ikke rutine, men vil bekrefte kondritt.
MR- og PET/CT bidrar til å viser kondritt og sykdomsutbredelse.
- Differensialdiagnoser ved systemiske bindevevssykdommer og ved vaskulitt er også omtalt i et egne kapitler.
ICD-10: M94.1
ATC koder (for legemiddelstatistikk): Prednisolon: H02A B06 Immunsuppressive legemidler: L04A A
Definisjon
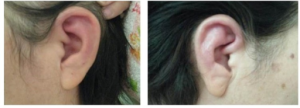
Relapsing polykondritt kjennetegnes av episodisk inflammasjon i ørebrusk, nese, trachea og/eller ledd (Arnaud L, 2023). Tilstanden er en sjelden, men progredierende og destruktiv der autoimmune prosesser hovedsakelig er rettet mot bruskvev. Sannsynligvis foreligger en Th1 drevet tilstand der CD4 + T-celler er rettet mot peptidsekvenser i kollagen type II, IX og XI. Sirkulerende vevsspesifikke antistoff mot disse er sett ved tilstanden (Chauhan K, 2023). Årsaken er ukjent.
Historie
Rudolf Jaksch von Wartenhorst beskrev det første tilfellet (“polykondropati”) i 1923. En 32-år gammel pasient med feber, smerte og hevelse til ører, senere redusert hørsel og sadelnese-deformitet. Biopsi fra nesebrusk viste tap av brusk. Begrepet relapsing polychondritt ble introdusert av Pearson i 1960 (Chauhan K, 2023).
Epidemiologi og demografi
Relapsing polykondritt er sjelden med en insidens (antall nye tilfeller) er ca. 2-4,5 /million innbyggere årlig som tilsvarer 10-25 nye tilfeller årlig i Norge (Horvath A, 2016). Tilstanden angriper menn og kvinner like ofte. Gjennomsnittlig debutalder er 47 år, men kan ses i alle aldre (6-87 år). Relapsing polykondritt sees ofte koeksisterende med andre autoimmune sykdommer.
Symptomer
Relapsing polykondritt er preget av episoder med inflammasjon og smerte i brusk, særlig i ører, men også nese, trachea, bronkier, ledd og øyne kan angripes. Symptomene kan variere fra person til person og kan komme og gå i perioder.
Omtrent 60% av tilfellene begynner med klassisk polykondritt i ørebrusk og neseroten, noe som kan føre til en rask diagnose, hovedsakelig basert på klinisk vurdering. Imidlertid er sykdomsdebut atypisk hos ca.40% og kan da starte med isolerte ledd-symptomer i form av non-erosiv artritt og sternokostale manifestasjoner, respiratorisk astma-lignende symptomer ved bronkial stenose, heshet, plutselig hørselstap eller vertigo, episkleritt eller skleritt, hud-symptomer med neutrofil dermatose/Sweets, purpura eller uforklart feber. I slike tilfeller kan debutsymptomene fremstå som systemisk inflammasjon av ukjent årsak (Arnaud L, 2023).
Hjerteklaffer skades hos omtrent 10%, noe som kan medføre tegn til hjertesvikt (Lang-Lazdunski L, 1995)
Ledd. Episoder med artritt. Oftest ses artritt ved kraveben og brystbenet foran i brystkassen (sternoclavicular ledd, costochondrale ledd og sternomanibular ledd) (Arkin CR, 1975)
Lunger og luftrør (trachea). Kronisk tørrhoste eller heshet er vanlige symptomer. Hovne og ømme områder der brusken er betent (Letko E, 2002).
Nese. Episoder med hoven og øm brusk over nesen (neseryggen). Utvikling av “sadelnese” over tid (Lahmer T, 2010).
Ører. Typisk er episoder med tydelig røde, hovne smertefulle ører som kan bli misdannet etter hvert (“blomkåløre”). Ørebrusk-betennelse er den vanligste manifestasjonen ved relapsing polykondritt. Over 90% angripes (Emmungil H, 2015). Sykdommen kan angripe ensidig eller begge ører. En sjelden gang ses også symptomer fra det indre øret med påvirket hørsel og svimmelhet (referanse: Clark LJ, 1992).
Øyne. Episoder med røde og ømme øyne. Episkleritt er vanligvis ufarlig, men også skleritt som skader øyet forekommer. Betennelse på hornhinne og regnbuehinne (uveitt) kan også forekomme (Isaak BL, 1986).
Undersøkelser
Diagnosen relapsing polykondritt kan først stilles når kondritt foreligger. Andre symptomer kan i noen tilfeller imidlertid forutgå med opp til flere år, slik at latenstiden frem til diagnose kan være lang.
Fotodokumentasjon. Fordi symptomene opptrer i episoder, kan det være vanskelig å vise symptomene til avtalt undersøkelse hos legen. Fotografi av øre-forandringer (for dokumentasjon) som kan gjøres av pasienten selv er da nyttig. Legeundersøkelser i aktiv sykdomsfase skal skille fra infeksjon og skade.
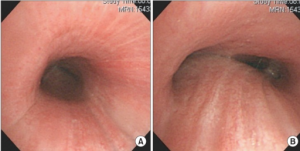
Lunger og luftrør. Obstruksjon (tranghet) ved ekspiratorisk- (puste ut) og inspiratorisk (inn-pust) pust kan påvises ved lungefunksjons-tester. Kollaps av trachea/bronkier kan påvises ved CT-undersøkelser forutsatt at bilder blir tatt i ekspirasjon. Bronkoskopi med vevsprøve (biopsi) kan også være nødvendig. MR-undersøkelse kan skille betennelse fra fibrose (for eksempel i trachea og i strupen).
Hjertet. Inflammasjon i hjerte-klaffer og store arterier (merkes ofte ikke). Kardiomegali, rytme-forstyrrelser, myokarditt. Ekkokardiografi.
Blodprøver. Inflammasjon er vanlig med noe høy senkningsreaksjon (SR) og CRP ved anfall. Eosinofili ses hos 10%, ANA 22-60%, ingen spesifikke undergrupper. Revmafaktorer (RF) hos 16%. a-Type II kollagen antistoff hos 50%, men dette er ikke rutineprøve. ANCA i lavt titer. Komplement-faktorer (C3 ogC4) er normale.
Bildediagnostikk. Undersøkelses-resultatene er avhengige av sykdoms-fasen. Trachea- og bronkiale manifestasjoner kan påvises ved CT lunger, forutsatt at det tas bilder også i ekspirasjons-fase. MR-undersøkelser kan vise tegn til bruskskade. PET/CT med 18FDG viser sykdomsutbredelsen (Yamashita H, 2014). Røntgen kan vise forkalkninger i ører og annen brusk etter lengre tids sykdom.
Biopsi fra ørebrusk kan bekrefte diagnosen, men er ikke alltid nødvendig.
Forekomst av de vanligste kliniske manifestasjonene ved relapsing polykondritt (Arnaud L, 2023): |
|
|---|---|
| Kliniske manifestasjoner | Kumulativ frekvens over tid |
| Kondritt i ytre øret | 70 -95% |
| Kondritt i nesen | 35 -63% |
| Sternocostal kondritt | 44 -65% |
| Laryngotracheobronchial kondritt | 21 -56% |
| Inflammatorisk leddsykdom | 52 -85% |
| Øye-manifestasjoner | 44 -65% |
| Audio-vestibulære manifestasjoner | 19 -46% |
| Hud-affeksjon | 17 -46% |
| Hjerteklaffer | 6 -27% |
| Sentralnervøse manifestasjoner | 5 -9% |
| Myelodysplasi | 6 -9% |
Diagnosen
Diagnosen Relapsing polykondritt stilles på bakgrunn av typisk sykehistorie og undersøkelsesfunn (se ovenfor) med fravær av annen årsak (se nedenfor). McAdams har foreslått kriterier for diagnosen (McAdams LP, 1976). Minst tre av følgende skal være oppfylt:
- Residiverende kondritt i begge aurikler
- Non-erosiv inflammatorisk artritt
- Kondritt i nesebrusk
- Inflammasjon i øyne som konjunktivitt, keratitt, skleritt eller uveitt
-
Kondritt i respirasjonstrakten med affeksjon av laryngealt eller trachealt vev
- Cochlea eller vestibulær skade med nevrosensorisk hørseltap, tinnitus eller vertigo
Differensialdiagnoser
- Øret (Aurikulær inflammasjon):
- Post-infeksiøs sykdom (bakterier)
- Post-traumatisk tilstand (etter skade, boksere, kampsport) (Ingvaldsen CA, 2017)
- Sadelnese
- Øye-sykdom av annen årsak (reumatoid artritt, ANCA-vaskulitt, polyarteritis nodosa, Behcets syndrom, Cogans syndrom).
- Lymfomatoid granulomatose
- Trakeal stenose av andre årsaker (Thymom, IgG4-relatert sykdom, amyloidose med flere)
- VEXAS syndrom
Bakenforliggende sykdommer
Vaskulitt. Nær alle typer systemisk vaskulitt (GPA, MPA, PAN, Behcets, Henoch-Schönlein purpura, Cogans syndrom, Bürgers sykdom, leukocytoklastisk vaskulitt).
Myelodysplastisk syndrom og annen malignitet. Påvirker benmargens evne til å produsere blodceller med anemi, blødninger (trombocytopeni), infeksjoner (leukopeni). Også lymfom som MALT-lymfom, myelomatose og cancer (lunge, mamma, kolon, urotel, sarkom) er beskrevet. I alt kan 11-13% av tilfellene med polykondritt tilskrives bakenforliggende malignitet. Menn med sykdomsdebut etter 60-års alder er mest utsatt (Rednic S, 2018).
Behandling
Akutt
- NSAIDs (milde tilfeller)
- Prednisolon 30-60mg/d ved anfall
- Ved laryngo-tracheal, bronkial, kardiovaskulær, nyre, øye eller neurologiske manifestasjoner (sjelden) gis Prednisolon 60-100mg/d eller SoluMedrol opp til 1000mg i.v.
- Svært alvorlige tilfeller kan behandles med Sendoxan (Chauhan K, 2023)
Vedlikehold
- Prednisolon i en lav dose (for eksempel Prednisolon 7,5mg/dag eller laveste dose som hindrer anfallene)
- Metotreksat i doser som for leddgikt (RA) kan brukes som steroid-sparende medikament (DMARD). Effekt forventes hos i over 50% av tilfellene (Petitdemange A, 2022)
- Alternativer: Ciclosporin A, azathioprin (Imurel), cyclofosfamid (Sendoxan) i få måneder, Kolkisin, Dapson 50-100mg x 1, øke 25mg/uke opp til 200mgx1, når effekt reduseres til laveste effektive dose.
- Biologisk behandling (utprøvende): TNF-hemmer og tocilizumab (skleritt) har forventet virkning hos 6-70% av pasientene (Petitdemange A, 2022). For anakinra (Kineret) foreligger mindre data.
Prognose
Overlevelsen har økt fra 70% ved 5 år til 91% etter 10 år. Det vanligste er en relativt benign sykdom. Alvorlig er kollaps av nedre luftveier og respirasjonssvikt, noe som kan medføre død (Chauhan K, 2023).
Retningslinjer
Franske : utredninmg og behandling: Arnaud L, 2023
