ANDRE SYKDOMMER (REV 063-REV 077)
221 Pulmonal hypertensjon (PH), Pulmonal Arteriell Hypertensjon (PAH) (REV 123)
Pulmonal (arteriell) hypertensjon
Jan Tore Gran and Øyvind Palm
Kjennetegn på pulmonal hypertensjon
Dyspne og kardial svikt uten annen forklaring
Årsaker er systemisk sklerose, interstitiell lungesykdom (ILD), pulmonale embolier eller idiopatisk
Undersøkelser viser lungefunksjonstester med lav DLCO, NT-Pro-BNP økt i blodet, CT thoraks med breddeforøket pulmonal-arterie, ekkokardiografi viser tegn på økt trykk i høyre hjertedel, høyresidig hjertekateter-undersøkelse bekrefter diagnosen
ICD-10: I27.2 (sekundær)
Definisjon
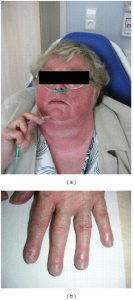
Pulmonal hypertensjon karakteriseres av økt trykk i a. pulmonalis i form av middelstrykk > 30 mmHg ved belastning eller > 20 mmHg i hvile (tidligere definisjon 25 mmHg), målt med hjertekateter (Simmoneau G, 2019). Ved pulmonal arteriell hypertensjon (PAH) kan i tillegg foreligger kan vaskulær motstand (PVR) i lungene påvises. Tilstanden (PAH) er i revmatologi vanligst som komplikasjon til systemisk sklerose (SSc), der den diagnostiseres klinisk hos 8-12% av pasientene i forløpet.
Klassifikasjon. Man kan dele pulmonal hypertensjon inn i fem grupper, hvorav gruppe 1 er av størst betydning i revmatologi (Simonneau G, 2013). Samlet prevalens er ca. 1% i den generelle befolkningen.
- Gruppe 1: Pulmonal arteriell hypertensjon (PAH): systemiske bindevevssykdommer, HIV, genetisk/kongenital, medikamenter, portal hypertensjon, shistosomiasis., idiopatisk. Prevalens: Sjelden.
- Gruppe 2: Pulmonal hypertensjon (PH). Venstresidig kardial sykdom. Prevalens: Veldig vanlig.
- Gruppe 3: Pulmonal hypertensjon (PH): Kronisk lungesykdom og hypoksemi. Søvnapne, langvarig opphold i store høyder. Prevalens: sjelden.
- Gruppe 4: Pulmonal hypertensjon (PH): Kronisk pulmonal obstruksjon, kronisk lungeemboli. Prevalens: sjelden.
- Gruppe 5: Pulmonal hypertensjon (PH) av uklar årsak eller multifaktoriell; blodsykdommer, systemsykdommer. Prevalens: sjelden.
Patofysiologi
Pulmonal arteriell hypertensjon (PAH) skyldes patofysiologisk enten pulmonal fibrose eller proliferasjon i karendotelet. Det er usikkert om PAH forutgås eller ledsages av vaskulær spasme (“pulmonal Raynauds“). Postkapillær pulmonal hypertensjon foreligger ved lungeembolier og hjertesvikt. Behandlingen av disse formene er forskjellig. Blant medikamenter og rusmidler som kan utløse PAH er cyklofosfamid, leflunomid, kokain og amfetamin.
Epidemiologi
Systemisk sklerose (Gruppe 1) har høyest assosiasjon med PAH: 8-12% utvikler PAH (Aithala R, 2017). Komplikasjonen er sjeldnere ved MCTD og SLE. Blant medikamenter/rusmidler er amfetamin er risikofaktor (Gruppe 1). Ved antisyntetase syndromet, antifosfolipid syndrom og Behcets sykdom utvikles PH sekundært til interstitielle lunge-manifestasjoner (Gruppe 3) eller lungeembolier. HIV og thyreoidea-sykdom disponerer sjeldnere for PAH.
Symptomer
Symptomer kan være dyspne og utmattelse, men er ofte asymptomatisk (Morrisroe K, 2017), delvis fordi pasienter med revmatisk sykdom er lite fysisk aktive. De kliniske symptomene utvikles først når høyre ventrikkel belastes:
- Dyspne ved belastning
- tretthet/fatigue
- brystsmerter / angina, abdominale smerter
- Vekttap/anoreksi, synkope.
- Andre: tørrhoste, hemoptyse (Pahal P, 2023). Ortners syndrom: Heshet på grunn av dilatert a. pulmonalis som komprimerer nervus recurrens og medfører stemmebåndsparese. Holo-systolisk bilyd ved trikuspidal-insuffisiens (Shahul HA, 2014).
Undersøkelser
Anamnese omfatter symptomer (se ovenfor) og disponerende faktorer.
Klinisk undersøkelse. Høyresidig hjertesvikt: Stuvning, ev med pulsasjon i halsvener (v. jugularis), markert andre hjertelyd ved auskultasjon, perifere ødemer, hepatosplenomegali.
Laboratorieprøver. Ingen spesifikke tester. Økning av serum NTproBNP (N- terminal pro brain peptide) er assosiert med overbelastning av høyre hjerte-ventrikkel og kan brukes som en biomarkør for PAH. Økning av pro BNP signaliserer diastolisk dysfunksjon og indikerer dårlig prognose. Dersom bakenforliggende årsak til PH er uklar, anbefales screening med antinukleære faktorer (ANA) for systemisk bindevevssykdom. Ved mistenkt systemisk sklerose er spesifikke skleroderma-antistoff inklusiv anti-polymerase III aktuelle. HIV og thyreoidea-sykdom utelukkes.
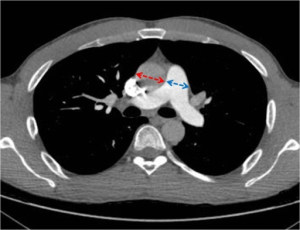
Bildediagnostikk. I utredning av symptomene utføres ofte CT av lunger. En skal da være oppmerksom på PH skal mistenkes diameter av arteria pulmonalis er økt (≥29mm) eller at diameteren av a. pulmonalis er større enn aorta ascendens. HRCT kan bidra til skille PH gruppe 1 fra gruppe 3 (kronisk lungesykdom). Forstørret høyre atrium styrker også misnakne om PH.
EKG kan være normal dersom høyre-svikt ikke foreligger. Ved høyresidig hjertebelastning ses høyre akse-deviasjon: R / S >1 i avledning V1, inkomplett- eller komplett høyre grenblokk. P-pulmonale i avledning II.
Lungefunksjons-undersøkelser. Alle pasienter med SSc skal regelmessig undersøkes med lungefunksjons-målinger. For MCTD og skleromyositt med overlappende symptomer i retning systemisk sklerose gjelder tilsvarende. Et ellers uforklarlig fall i DLCO (<60% av forventet) eller en FVC/DLCO ratio over 1,4 tyder på PAH – ikke ILD. Vennligst les også om lungefunksjonsundersøkelser i eget kapittel.
6-minutters gangtest. Det anbefales også bestemmelse av 6 minutters gangtid som både er en prognostisk indikator og et egnet middel til a evaluere effekten av behandlingen. Testen forutsetter imidlertid normal gangfunksjon.
Ekkokardiografi («ekko cor»). Oftest får en sterk mistanke om diagnosen pulmonal hypertensjon ved hjelp av ekkokardiografi. Ved tegn på grenseforhøyede trykk forekommer imidlertid ofte både falske positive og negative funn. Det oppgitte trykket ved ekkokardiografi kan variere i forhold til det reelle trykket med +/- 10 mmHg. Ekkokardiografi estimerer det systoliske trykket (hjertekateter måler gjennomsnittstrykket). Et ekkokardiografisk estimert systolisk tykk på 40 mm Hg vil ofte tilsvare et gjennomsnittstrykk ved hjertekateter-undersøkelse på over 25 mm Hg som er over grensen for pulmonal hypertensjon (≥ 20mm Hg). Verdier over 40-50 mmHg bør derfor etterfølges av høyresidig hjertekateterisering som sikrer eller avkrefter om pulmonal hypertensjon foreligger.
-Målinger ved ekkokardiografi kombineres og baseres på blodhastighet gjennom trikuspidal-klaff = TrP (dersom klaffe-insuffisiens foreligger), arealet av høyre og venstre ventrikkel (hypertrofi?), septumtykkelse- og funksjon, vena cava inf. ved inspirasjon og ekspirasjon, systolisk flow (mønster og hastighet), diastolisk pulmonalklaff insuffisiens og diameter av a. pulmonalis.
-Sannsynligheten for pulmonal hypertensjon estimers ekkokardiografisk ut i fra flow-hastighet gjennom trikuspidal insuffisiens (TrP), estimerte pulmonal-arterie trykk og tegn til høyre hjertehypertrofi.
DETCT kalkulator kan være til hjelp for å selektere pasienter til hjertekateter-undersøkelse. For DETECT-kalkulator er det behov for følgende parametere:
- Del I: FVC% / DLCO% (ratio), Teleangiektasier (Ja/Nei), NT-ProBNP (pg/ml), Serum urat (mg/100ml). EKG (hø-akse: Ja/Nei).
- Del II: Ekkokardiografi: Høyre atriums areal (cm2), Trikuspidal flow (TrP (m/s).
Hjertekateter-undersøkelse beregner gjennomsnitts trykket / middelstrykket (engelsk: mean pulmonary arterial pressure) i pulmonalarterien (mPAP) eller middels AP som vil være veiledende for valg av behandling. Høyresidig hjertekateterisering vil også kunne skille mellom prekapillær og postkapillær pulmonal hypertensjon, basert på beregning av pulmonalt kile-trykk i venstre atrium (engelsk: pulonary “arterial” eller “capillary” wedge pressure) (PAWP eller PCWP) og den vaskulære motstanden (engelsk: pulmonary vascular resistance) i lungearteriene (PVR). Pulmonal vaskulær motstand (PVR, PAR) påvises ved prekapillær PAH og angis i Wood (≥ 2 Wood taler for PAH). Postkapillær PH ses ved venstresidig hjertesvikt der pulmonary capillary wedge pressure (kile-trykk) PCWP ≥ 15 mmHg (Xanthouli P, 2020). Blandingsformer kan komplisere bildet er ikke uvanlig.
- Pre-kapillær pulmonal hypertensjon: middeltrykk (mPAP), middels AP >20 mmHg, kiletrykk i venstre atrium (PCWP), PCV ≤ 15 mmHg, motstanden i lungearteriene (PVR, PAR) ≥ 2 WU.
- Postkapillær: AP >20 mmHg, PCWP, PCV > 15 mmHg, PVR, PAR < 2 WU.
- Kombinert pre- og postkapillær: AP >20 mmHg, PAWP >15 mmHg, PVR, PAR ≥ 2WU.
Diagnosen PAH (Gruppe 1)
PAH for eksempel ved systemisk bindevevssykdom foreligger når høyresidig hjertekateter-måling viser mPAP ≥ 20mmHg i ro og motstanden i pulmonalarterien (PAR) er ≥ 2 Woods. Forutsetning er eksklusjoner:
- PCWP, PCV ≤15 mmHg (utelukker venstresidig hjertesvikt).
- Kronisk lungesykdom med hypoksemi skal ikke foreligge.
- Venøse tromber (tromboembolier) eller (sjelden) obstruktiv lungearterie-sykdom (tumorer, stenoser, parasitter) skal ikke foreligge.
- Kronisk nyresvikt, sarkoidose, noen blodsykdommer og metabolske sykdommer som påvirker lungene skal ikke foreligge.
Screening av risikopasienter
Fordi pulmonal arteriell hypertensjon (PAH) er årsaken til død hos mer enn halvparten av pasientene med systemisk sklerose (Kolstad KD, 2018) og tidlig terapi er viktig, er PAH-screening sterkt anbefalt, også blant asymptomatiske pasienter med systemisk sklerose (Gailie N, 2016). Med tidlig behandling menes at pasientene er i WHO funksjonsklasse I eller II av maksimalt IV mulige. Klasse II tilsier lett begrenset aktivitet. Ved regelmessig screening er 8-års overlevelse funnet å kunne økes fra 17% til 64% (Humbert M, 2011). Spesielt hvis initial lungefunksjonsundersøkelse måler DLCO <80% av forventet, er videre årlig screening for PAH ved systemisk sklerose indisert. Denne gjøres minimum med lungefunksjonsundersøkelser og NT-ProBNP i blodprøver. De første årene etter diagnose anbefales ofte ekkokardiografisk vurdering også årlig, selv ved normal DLCO. De aktuelle undersøkelsene inkluderer ekkokardiografi, NT proBNP og data for DETECT-kalkulator (se ovenfor). Dersom ekkokardiografi ikke er tilgjengelig, kan verdier fra lungefunksjonstesten kombinert med NT-ProBNP brukes. Dersom FVC/DLCO ratio >1.6 (forutsatt fravær av alvorlig lungesykdom) og NT-ProBNP er >2 ganger øvre referansenivå for NT-proBNP anbefales ekkokardiografi. I tillegg bør pasientene følges med 6 minutters gangtest og Borgs dyspne indeks.
Differensialdiagnoser
- Anemi
- Budd-Chiari syndrom
- Trombose i levervener. Avklares med ultralyd Doppler eller MR.
- Hjertesvikt, venstresidig
- Avklaring med ekkokardiografi
- Hypothyreoidisme
- Koronarsykdom med myokardiskemi og brystsmerter/angina
- Utredning med belastnings EKG og/eller coronararterie-angiografi
- Leversykdom
- Cirrhose med redusert produksjon av albumin og ødem-tendens
- Lungesvikt ved astma, KOLS, lungefibrose eller lungeemboli
- Portal hypertensjon
- Søvnapne syndrom
Behandling av PAH
Det anbefales og følge anerkjente retningslinjer, slik som ESC/ERS guidelines (Humbert M, 2022).
Generelle tiltak. Alle skal vaksineres mot influensa og pneumokokker. Graviditet skal unngås. I de fleste tilfellene ved revmatisk sykdom antikoaguleres ikke med warfarin fordi økt blødningsrisiko kommer ugunstig ut. I tilfeller med antifosfolipid syndrom må likevel antikoagulering overveies mot økt tromboserisiko. Opptrening på egent sted for hjerte/lungesyke er aktuelt.
Medikamenter
For pasienter i WHO funksjonsklasse II og III er endotelin-reseptor antagonister, fosfodiesterase type 5 hemmere (PDE5i), guanylat cyklase stimulator og aktuelle. Ved funksjonsklasse III er også prostacyclin anloger indisert. Ofte kombineres medikamenter fra de ulike medikament-klassene, slik som endotelinantagonist + PDE5i. Riociguat og fosfodiesterase 5-hemmere skal imidlertid ikke kombineres. Forskrivning på H-resept (dekkes av pasientens helseforetak); Bosentan “Accord”, Orisild “Orion”, Volibris, Opsumit.
-Kalsiumblokkere har ved PAH sekundært til SSc effekt hos bare 5-8% av pasientene og skal kun brukes til de pasientene som responderer ved test under hjertekateterisering. Aktuelle kalsiumblokkere er: amlodipin (start 5mg, ønsket dose 15-30mg/dag), diltiazem (startdose 60 mg x 2, ønsket dose 120-360mg/d), felodipin (startdose 5 mg x1, ønsket dose 15-30 mg/dag, nifedipin (startdose; 10 mg x 3, ønsket dose 20-60 mg x 2-3).
Endotelin-antagonister. Bosentan (Tracleer, Stayveer). Endotelin A+B hemmer (62,5mg x 2 i 4 uker, deretter 125 mg x2), ved WHO klasse II-III. Effekt på 6-min gangtest, O2-opptak, utsetter forverring. Lang tids effekt. Kjent sikkerhetsprofil. Bosentan (“Accord”) skrives på H-resept og dekkes av helseforetaket. Interaksjoner: Marevan-dosen må ofte økes. Flukonazol (Diflucan) (antimykotika) øker bosentan plasma nivå betydelig. Ikke gi ciclosporin (Sandimmun) eller glibenclamid (mot diabetes). Kontroller; leverenzymer: seponere hvis 2-3x øvre referanse område. sjekke hemoglobin. Ambrisentan (ET-A antagonist): Volibris, Endotelin A (ETA)-selektiv reseptorantagonist, 5-10mg x1 ved WHO II-III. Bivirkninger: Hodepine, ødem, anemi (reaktiv?), abdominale smerter. Volibris forskrives på H-resept. Marcitentan (Opsumit) (Endotelin-antagonister A+B hemmer), 10mg x 1. Opsumit er pr 2019 dyrere enn Volibris, men Volibris skal ikke gis ved overveiende lungefibrose (som ofte foreligger ved systemisk sklerose og PAH). Opsumit forskrives på H-resept. Kontroller: Leverenzymer månedlig, Hgb. Interaksjoner: Marevan-nøytral
PD-5 hemmere / Nitrogen oksyder. Vær oppmerksom på at prostacyklin analoger hemmer plateaggregasjon og kan derfor være vanskelig kombinere med warfarin.
Sildenafil (20-80mg/d): Orisild 20mg x 3 / Revatio / Viagra 25mg, / Ved NYHA II-III. Selektiv hemmer av cGMP-spesifikk fosfodiesterase type 5 (PDE5). Orisild (“Orion”) skrives på H-resept og dekkes av helseforetaket. Tadalafil (Adcirca) 20mg eller 40mg kan gis en gang i døgnet, men betydelig dyrere (pr 2019) enn Orisild.
Guanylat cyklase stimulator/agonist: Riociguat. Eneste medikament som er godkjent for kronisk tromboembolisk syndrom dersom pasienten ikke kan opereres. 1-2,5mg x 3 (oralt)
Prostacyklinreseptor angonist / stimulator
Selexipag (Uptaavi) tabl 200μg x 2, maks dose opp til 1600μg x 2
Andre: Prostacyklin analoger til inhalasjon (Iloprost, treprostinil) og til iv. eller sc. administrasjon (epoprostenol iv, treprostinil iv eller sc).
Behandlingsmål
- Ved NY klasse II er at pasienten forblir i klasse II, bedring av 6 minutters gangtest og ingen forverring av CI (Cardiac index).
- Ved NY klasse II-III er førstevalget endotelin I reseptorantagonisten bosentan med sildenafil som alternativ. Dersom ingen bedring er å spore etter 3 måneder, benyttes kombinasjons-behandling (for eks. bosentan og sildenafil).
- Behandlingsmål ved klasse III (og IV) er overgang til klasse II, bedring av 6 MWT, normalisering av CI og 30 % fall i PVR (pulmonary vascular resistance). Ved NY klasse IV forsøkes epoprostenol (Flolan) med startdose 2 nanogram/kg/min i sentralt venekateter, evt. kombinasjonsbehandling bosentan/sildenafil eller bosentan/epoprostenol. Disse pasientene bør vurderes for transplantasjon. Pasienter i funksjonsklasse IV med tachykardi > 110 og blodtrykk < 90mm Hg bør behandles i intensivavdeling.
Prognose
Tilstanden er progredierende og alvorlig, men prognosen er betydelig bedret med tidlig gjenkjennelse og behandlingsstart. Tilstand som ikke responderer som forventet på medikamentene og får økte tegn på kardial svikt (ødemer, dyspne), bør revurderes for mulig pulmonal veno-okklusiv sykdom (PVOD).
Fordi PAH er årsaken til død hos mer enn halvparten av pasientene med systemisk sklerose (Kolstad KD, 2018) er tidlig terapi spesielt viktig. PAH-screening sterkt anbefalt, også blant asymptomatiske pasienter (Gailie N, 2016). Med tidlig behandling menes at pasientene er i WHO funksjonsklasse I eller II av maksimalt IV mulige. Klasse II tilsier lett begrenset aktivitet. Ved regelmessig screening er 8-års overlevelse funnet å kunne økes fra 17% til 64% (Humbert M, 2011).
Man bør også være oppmerksom på at bruk eller misbruk av amfetaminer kan utløse alvorlig PAH flere år etter seponering. Flere slankemidler som tidligere ble kjøpt reseptfritt i Syden, kan på sikt gi PAH. Østrogentilførsel kan øke pulmonal hypertensjon, mens fatal utgang assosiert med graviditet oftest skjer i ukene etter fødsel.
Litteratur
