BINDEVEVSSYKDOMMER (REV 021-033)
42 Medikament-induserte Bindevevsykdommer (REV 021)
Jan Tore Gran and Øyvind Palm
Læringsmål REV 021. Revmatologen skal ha god kunnskap om epidemiologi, genetikk, patogenese, sykdomsmanifestasjoner, kliniske uttrykksformer, naturlig forløp, potensielle komplikasjoner og prognose for systemiske bindevevssykdommer, herunder: systematisk lupus erythematosus (SLE), antifosfolipidsyndrom, Sjögren, blandet bindevevssykdom/mixed connective tissue disease (MCTD), systemisk sklerose, inflammatoriske myopatier
| De vanligste medikamentgrupper og assosierte revmatiske sykdommer (Bukhari M, 2012) | ||
| Medikament-gruppe | Vanligste assosierte sykdom | Nest vanligste sykdom |
| Anti-TNF (biologisk) | Vaskulitt | Systemisk lupus (SLE) |
| Onkologiske medikamenter | SLE | Vaskulitt |
| Propylthiouracil (mot hyperthyreose) | Vaskulitt | — |
| Interferon (mot levkemi, lymfom, hepatitt med flere) | SLE | Myositt |
Inflammatoriske revmatiske sykdommer kan induseres av medikamenter som brukes både i revmatologi og andre spesialiteter. Forenklet kan man inndele slike syndromer ved systemiske bindevevssykdommer i fire grupper som er nærmere beskrevet på denne siden;
- Medikamentindusert lupus
- Medikament indusert myopati
- Systemisk sklerose -lignende sykdom er mer uvanlig i denne sammenheng
- Revmatisk sykdom (flere typer) utløst av sjekkpunkthemmere
- I tillegg kommer vaskulitt, oftest av kutan vaskulitt og andre autoimmune fenomener, slik som autoimmun heparin-indusert trombocytopeni og medikamentindusert membranøs nefropati. Ved bruk av anti-TNF (biologisk legemiddel), onkologiske legemidler, thyreostatika og interferon bør en være spesielt oppmerksom på muligheten for revmatologiske bivirkninger og manifestasjoner.
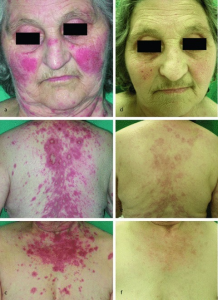
Klassiske eksempler på medikamentindusert autoimmun sykdom er lupus-lignende syndrom utløst av hydralazin mot hypertoni, procainamid ved arytmi eller sulfazalsin. Nå er over 100 ulike medikamenter rapportert som mulig årsak til systemisk lupus (SLE) eller lupus-liknende sykdom. Sammenliknet med ordinær SLE har disse pasientene sjeldnere affeksjon av sentralnervesystemet, huden og nyrene. Over 90 % har antihiston antistoffer. Subakutt kutan lupus (uten manifestasjoner fra indre organer, se kapittel om SLE) er overrepresentert. Pasienter behandlet med klorpromazin (antipsykotikum) og prokainamid (arytmikum) kan utvikle antifosfolipid antistoffer (oftest IgM type) hvorav under 10 % får trombose. Ved minocyklin- (tetracyklin-antibiotikum) indusert lupus sees pANCA oftere enn antihiston antistoffer. Livedo reticularis og kutan vaskulitt er rapportert. Både Interferon alfa og gamma, samt TNF alfa-hemmere kan føre til lupusliknende sykdom, men sistnevnte medikament gir som oftest kun produksjon av auto-antistoffer. I praksis er protonpumpehemmere (som brukes i stort omfang) ofte årsak til medikamentindusert lupus (He Y, 2018).
Myopati
Medikament-indusert non-inflammatorisk myopati eller inflammatorisk myositt er en gruppe tilstander som ofte kan behandles effektivt hvis utløsende medikament seponeres. Også myopati kan utløes av en rekke medikamenter, enten det dreier seg om myalgi, asymptomatisk forhøyet CK eller alvorlig rhabdomyolyse. Siden 1980-tallet har en rapportert om sammenhengen med kolesterolsenkende statiner (3-hydroksy-3-metylglutaryl koenzym A reduktase-hemmere)/statin-myopati. I nyere tid har en observert myopati relatert til bruk av sjekkpunkthemmere i kreftbehandling. En rekke andre legemidler kan også utløse myopati (Mastaglia FL, 2020; Le Quintrec JS,1991):
- Eosinofili-myalgi syndrom: L-tryptophan.
- Medikament-kombinasjoner av fibrater og statiner eller ciclosporin og kolkisin.
- Myasteni: D-penicillamine (Cuprimin), ulike antibiotika, beta-blokkere.
- Myopati med nevropati: Kolkisin, hydroksyklorokin (Plaquenil).
- Myopati uten polymyositt: klofibrat, statiner, cyclosporin.
- Sjekkpunkthemmere i kreftbehandling.
- Smertefulle myopatier: D-penicillamine, cimetidin, zidovudin
- Statin-myopati
- Steroid-myopati
- Histologisk differensiering:
- Vakuoler (Differensialdiagnose: Inklusjonslegeme myositt): Kolkisin, Klorokin, amiodarone, cyclosporin lipid-senkende medikamenter
- Mitokondrie myopati: zidovudine
- Nekrotiserende myopati: vincristin
Systemisk sklerose og morfea
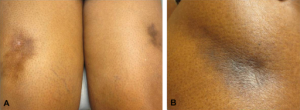
Flere cytostatika som brukes i kreftbehandling kan forårsake sklerodermi-lignende hudforandringer: Bleomycin, L-tryptophan, vinylchloride, og phytonadion (vitamin K1) (Hamaguchi Y, 2022). Også Paclitaxel er en mitosehemmer som brukes mot noen former for bryst-, lunge- og ovarialkreft som er rapportert å kunne utløse systemisk sklerose (Pedersen JV, 2010). TNF-hemmer (biologisk legemiddel) kan forårsake morfea (Mattozzi C, 2010). Silikon-brystimplantater er rapportert å kunne utløse sklerodermi-lignende autoimmun sykdom, men forekomsten er omdiskutert.
Sjekkpunkthemmere (immunologic check-point inhibitors, ICI, kontrollpunkt-hemmere) brukes i behandling av kreft i økende grad. Nye medikamenter innen denne gruppen kommer til, indikasjonene utvides og flere kreftformer behandles. Revmatiske plager kan oppstå noen uker etter behandlingsstart. Data tyder på at 3-7% får revmatiske symptomer og / eller sykdom relatert til denne kreftbehandlingen. Ledd- og muskelsmerter er vanligst. Artritt (leddbetennelser) oppstår hos 3-4%. Også sklerodermi- og eosinofil fasciitt -lignende lesjoner er rapportert (Macklin M, 2023). Dersom det foreligger en autoimmun revmatisk sykdom slik som revmatoid artritt, psoriasisartritt, systemiske bindevevssykdom eller vaskulitt, kan sykdommen blusse opp under kreftbehandling med sjekkpunkthemmere. En antar omtrent en av tre opplever dette. Vennligst les mer om sjekkpunkthemmere i kapittel om maligne sykdommer
| De vanligste medikamentgrupper og assosierte revmatiske sykdommer (Bukhari M, 2012) | ||
| Medikament-gruppe | Vanligste assosierte sykdom | Nest vanligste sykdom |
| Anti-TNF | Vaskulitt | Systemisk lupus (SLE) |
| Onkologiske medikamenter | SLE | Vaskulitt |
| Propylthiouracil (mot hyperthyreose) | Vaskulitt | — |
| Interferon (mot levkemi, lymfom, hepatitt med flere) | SLE | Myositt |
Litteratur
Mastaglia FL, 2020 (myopati)
Macklin M, 2023 (sklerodermi-ligenende)
Radic M, 2012 (vaskulitt)
