ANDRE SYKDOMMER (REV 063-REV 077)
222 Pulmonal kapillaritt, diffus alveolær lungeblødning (REV 029, REV 045)
Jan Tore Gran and Øyvind Palm
Kjennetegn på lungeblødning
Symptomene på pulmonal kapillaritt kan være hoste, feber og dyspne samtidig med fallende hemoglobin.
CT eller røntgen av lunger viser diffust begrensede flekkede infiltrater i begge lunger.
Årsaker kan være ANCA-vaskulitt, men det er mange differensialdiagnoser.
Lungeblødning er alltid alvorlig og krever rask diagnostikk, ev. behandling og tett oppfølging, enkelte på intensivavdeling.
Læringsmål: Revmatologen forventes å kunne:
Definisjon
Diffus alveolær lungeblødning er blødning i nedre luftveier på grunn av skyldes ekstravasering av blod i alveolene, oftest ved vaskulitt/kapillaritt. Blødningen er vanligvis ikke begrenset til en side eller en lungelapp. Akutte diffus blødning i lungene er oftest relatert til en autoimmun sykdom, slik som ved ANCA-vaskulitt (GPA, MPA), sjeldnere ved SLE og antifosfolipid syndrom (Huges KT, 2017), men den kan også være idiopatisk, uten kjent årsak (Madu A, 2023).
Diffus blødning i lungevevet skilles fra massiv lungeblødning som ofte skyldes skade på bronkiale arterier og forårsaker massiv hemoptyse. Årsaker til slik blødning omfatter lungekreft, aneurisme, abscess, bronkiektasier og tuberkulose (Shee B, 2023). Disse tilstandene er sjelden relatert til revmatisk sykdom og er ikke nærmere omtalt i dette kapitlet.
Årsaker
Lungeblødning ved revmatisk sykdom skyldes oftest kapillaritt som er revmatisk (autoimmun) inflammasjon i veldig små blodårer (kapillærene). Typiske årsaker er:
- -ANCA-vaskulitt: Granulomatose med polyangiitt (GPA/Wegeners) eller Mikroskopisk polyangiitt (MPA).
- -Autoimmun bindevevssykdom: Antifosfolipid syndrom og Systemisk lupus (SLE)
- –Andre autoimmune tilstander: Anti glomerulær basalmembran (GBM, Goodpastures) sykdom, IgA vaskulitt (Henoch-Schönlein), kryoglobulin-assosiert vaskulitt. Idiopatisk pulmonal kapillaritt (Madu A, 2023).
- Ikke-autoimmune årsaker (forårsaker DAD): Akutt respiratory distress syndrome (ARDS), bronkialcyster, bronkiektasier, fremmedlegeme, hemosiderose (idiopatisk pulmonal), lungecancer, lungeemboli, lungeødem, medikamenter (antikoagulantia, amidarone, leflunomid), mitralstenose, pulmonal hypertensjon, rusmidler som inhaleres (crack-kokain), transplantasjon (benmarg, lunger), tuberkulose.
Andre former for lunge blødning er massiv blødning dersom aneurismer på større arterier rupturerer (vaskulitt i store arterier (inklusiv Takayasus), Behcets).
Epidemiologi
ANCA vaskulitt er den hyppigste årsaken til pulmonal kapillaritt. Det er svært usikre tall på forekomsten (5-45% av ANCA-vaskulitt-pasientene). Til sammen ses alle typer lungemanifestasjoner ses hos ca. 70-90% med GPA som også noduli, granulomatøse masser, fibrose og mindre spesifikke tegn på inflammatoriske luftveispatologi. Ved MPA er det rapportert at samlet prevalens av pulmonal kapillaritt med pulmonal blødninger 35-50% (Alba MA, 2018), noe som er høyere enn vi observerer i revmatologisk praksis. Imidlertid ses lungefibrose oftere ved MPA enn GPA.
Symptomer
Diffus alveolær lungeblødning utvikler seg ofte i løpet av få dager. Dyspne og anemi er vanligst og bør alltid være alarmerende.
Undersøkelser
Rask avklaring er viktig, slik at målrettet behandling raskt kommer i gang. Måling av hemoglobin i blodet og CT av lunger er ofte prioriterte undersøkelser.
Anamnese på bakenforliggende autoimmun sykdom, kjent lungesykdom, økt generell blødningstendens, infeksjoner (tuberkulose), inhalerte rusmidler (kokain) og medikamenter (antikoagulantia).
Klinisk undersøkelse kan initialt være helt upåfallende. I forløpet finner en tachypne og svekket respirasjonslyd.
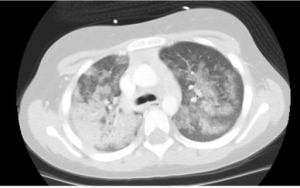
Bildediagnostikk. CT-undersøkelse av lungene er diagnostisk viktig og viser nye, diffuse fortetninger (mattglass), retikulære og mikronodulære fortetninger. Disse kan bildediagnostisk være vanskelig å skille fra infeksjon. Ved røntgen thoraks kan mindre lungeblødninger lett overses.
Bronkoskopi utføres av lungeleger. Ved skylling (Bronchioalveolær lavage, BAL) påvises blødning. Under mikroskop kan en se makrofager som inneholder hemosiderin (dersom blødningen har vart 2 døgn eller mer). BAL væsken analyseres også for differensialdiagnostisk å utelukke infeksjoner med bakterier, sopp eller virus (Park MS, 2013).
Lungefunksjons-tester kan vise paradoksalt høye verdier. for DLCO (på grunn av høyt nivå hemoglobin som fjerner karbon-mono-oksyd i lungene). Lungefunksjonstester imidlertid er ikke gjennomførbare ved alvorlig lungeblødning.
Laboratorieprøver. Blodprøver viser et fall i hemoglobin (blødnings-anemi ), ofte også leukocytose Lett eller moderat forhøyet CRP og SR er vanlig. Dersom årsaken ikke er klar, er omfattende laboratorie-utredning indisert. Et utvalg prøver: ANA , anti-DNA (SLE), anti-histoner (medikamentutløst SLE), ANCA (PR3, MPO), Antifosfolipid antistoff (lupus antikoagulant, anti-kardiolipin, anti-beta2GP), anti-GBM, Anti-transgutaminase eller anti-endomysiale IgA antistoff (cøliaki og pulmonal hemosiderose = Lane-Hamilton syndrom), celletellinger (Hb, Leukocytter med diff.telling, trombocytter), Elektroforese (monoklonalt immunglobulin), Hepatitt C og HIV antistoff, Komplement C3, C4, CH50, Kryoglobuliner, Lever og nyre-funksjonsprøver, Pro-BNP (pulmonal hypertensjon), streptokokk antistoff eller blodkulturer. IGRA-test (tuberkulose). Urin-siks (nefritt).
Biopsi. Kapillaritt kjennetegnes ved overvekt av neutrofile leukocytter i alveolære septa. Fibrin-tromber kan også foreligge. Type II pneumocytter (hypertrofe, kubeformede celler) og hemosiderin-rike makrofager er typisk. Funn av kjempeceller ses oftest ved GPA (Thompson G, 2016).
Differensialdiagnoser
Vaskulitt-sykdommer: (granulomatose med polyangiitt (GPA), mikroskopisk polyangiitt (MPA), eosinofil granulomatose med polyangiitt (EGPA), hypersensitivitets-vaskulitt, Goodpastures syndrom.
Andre immune: Systemisk lupus (SLE), antifosfolipid syndrom, revmatoid artritt, lungetransplantat avstøtning (GVHD).
Koagulopati: von Willebrand sykdom, trombocytopeni, overdosert antikoagulantia.
Idiopatisk pulmonal hemosiderose er en eksklusjonsdiagnose av ukjent, ikke-autoimmun etiologi og kjennetegnes ved residiverende diffus alveolær blødning (Saha BK, 2021; de Bengy Puyvallee IH, 2022)
Andre: Amyloidose, lungeemboli, hemagiomer, aneurismeblødning, infeksjoner (tuberkulose), trauma, lungekreft.
Behandling
Overvåkning. Lungeblødning er en potensielt livstruende tilstand som raskt kan progrediere. Ved mistanke om pågående blødning er det aktuelt med kontinuerlig overvåkning og kontakt med intensivavdeling. Noen vil raskt få behov for behandling i respirator. Oksygentilskudd kan være nødvendig. På intensivavdeling vurderes behov for respirator og i noen tilfeller også extracorporeal membrane oxygenatin (ECMO).
Immunsuppresjon. Ved alvorlig kapillaritt ved autoimmun sykdom gis initialt ofte høye doser glukokortikoider som SoluMedrol 1000mg iv/dag tre eller flere dager på rad etterfulgt av lavere doser eller prednisolon p.o. I tillegg vurderes annen intravenøs immunsuppresjon som cyklofosfamid eller rituksimab.
Plasmaferese / plasmautskiftning vurderes supplert særlig ved anti GBM-vaskulitt og ved alvorlig kryoglubulin-vaskulitt. PEXIVAS-studien viste skuffende resultater for plasmaferese ved ANCA-vaskulitt (Wash M, 2020)
Prognose
Små lungeblødninger kan progrediere i løpet av timer-få dager med alvorlig respirasjonssvikt som følge. Prognosen er avhengig av bakenforliggende årsak og tidlig behandling. Mortalitet ved bakenforliggende autoimmun sykdom, inklusiv ANCA-vaskulitt, er i en eldre publikasjon estimert til 25-50% (Franks TJ, 2000). Likevel kan selv massive forandringer i begge lunger resorberes fullstendig. Dette tar flere uker, men etterlater normalt fungerende lunger. Desto viktigere er den initiale behandlingen. Residiverende lungeblødning kan medføre lungefibrose.
