VASKULITT (REV 034-052)
90 Hud-vaskulitt, kutan vaskulitt (REV 038, REV 080)
Øyvind Palm and Jan Tore Gran
Diagnosekoder ICD-10: L95.9 (uspesifisert vaskulitt i hud)
Definisjon
Vaskulitt karakteriseres ved inflammasjon og destruksjon av blodårer. Dette medfører oksygenmangel og iskemisk vevsskade distalt. Andre (non-inflammatoriske) vaskulopatier skyldes blodpropp (tromboemboli) eller mekanisk blokkering av blodårer.
Hudforandringer ved vaskulitt kan overlappe med og ligne non-inflammatorisk vaskulopati. De systemiske symptomene, manifestasjonene, assosiasjon med bakenforliggende sykdom, diagnostikk, behandling og prognose er imidlertid forskjellig ved vaskulitt. Hudleger spiller ofte en viktig rolle i diagnostisering og behandling av vaskulitt (Caplan A, 2021).
Histologisk definisjon: Vaskulitt kan defineres ved betennelsesreaksjon og lekkasje av røde blodceller i vevet.
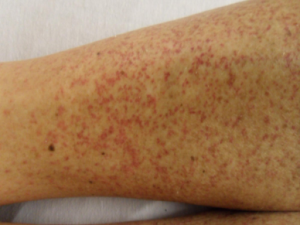
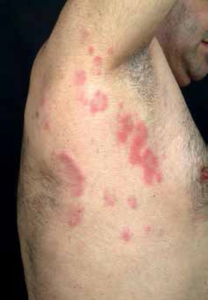
Hudforandringer: Hudforandringer ved vaskulitt forsvinner ikke når man trykker på dem med et objektglass, og de varer i mer enn 24 timer. Dette skiller dem fra erythem og noen typer utslett.
Livedo retikularis og racemosa: Disse to hudmønstrene kan være assosiert med vaskulitt.
- Livedo retikularis har ringformede, lukkede strukturer, mens livedo racemosa har åpne strukturer.
- Livedo racemosa er oftere assosiert med underliggende sykdom, som
ved SLE, antifosfolipid syndrom, Sneddons syndrom og DDA2 / juvenil polyarteritis nodosa (PAN). Vaskulitt kan klassifiseres etter størrelsen på blodkarene som angripes. Tilsvarende er også størrelsen på områdene i huden som kan angripes. For initial vurdering av mulig vaskulitt vises til eget kapittel om problemstillinger og prioritering ved vaskulitt.
For beskrivelse av ulike hud-forandringer vises vennligst til eget kapittel om kutane manifestasjoner ved revmatiske sykdommer.
| Kliniske manifestasjoner basert på størrelsen av de affiserte blodkar ved vaskulitt (K Chen, 2008). | ||
| Store kar | Mellomstore kar | Små kar |
| Klaudikasjon | Subkutane knuter/noduli | Purpura |
| Aortadilatasjon | Ulcera | Infiltrerende erythem |
| Stenose-lyder | Livedo retikularis | Urticaria |
| Asymmetrisk blodtrykk | Aneurismer | Vesikulo-bulløse lesjoner |
| Fravær av puls | “Pitting scars”/sår på fingerpulpa | Splinter-blødninger |
| Allmennsymptomer | Digitale nekroser | Skleritt, episkleritt, uveitt |
| Mononevritt | Palisadisk neutrofil granulomatøs dermatitt | |
| Infarkt | Glomerulonefritt | |
| Erythema nodosum | Intestinal vaskulitt | |
| Hypertensjon (nyrearterier) | Pulmonal blødning/kapillaritt | |
| Allmennsymptomer | Allmennsymptomer | |
Sykdomsårsaker
Årsaker til kutan vaskulitt er mange og inkluderer allergiske faktorer (hypersensitivitets-vaskulitt), spesielt medikament-reaksjoner. Hos c. 40 % finner man ingen klar årsak. Vennligst se også listen med diagnoser nedenfor.
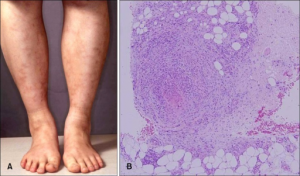
Patogenese: Fordi epidermis er avaskulær, vil de fleste forandringene finnes i dermis og subcutis. Små blodkar(<50pm) omfatter kapillærer, postkapillære venuler og non-muskulære arterioler. Disse finnes i den mest overfladiske delen av dermis; den papillære dermis. Mellomstore kar (50-150pm) har muskellag i karveggen og lokaliseres til retikulære dermis på overgangen dermis-subcutis. Vaskulitt kan ledsages av kardestruksjon (nekrotiserende vaskulitt).
Symptomer
Vaskulitt i mellomstore kar (arterioler) kan gi følgende symptomer:
- Livedo racemosa,
- Subkutane noduli,
- Digitale infarkter
- Papulo-nekrotiske lesjoner.
Store kar med diameter over 150 mikrometer er ikke lokalisert til huden. Ved de ANCA-assosierte vaskulittene sees oftest “blandet-kar vaskulitt”, der både små og store blodkar er angrepet.
Eksempler på kutan vaskulitt:
- IgA-vaskulitt (Henoch-Schönleins purpura); En type vaskulitt som ofte rammer barn. Den kan gi symptomer som hudutslett, leddsmerter, magesmerter og blod i urinen.
- hypersensitivitets vaskulitt kan oppstå som en reaksjon på et medikament eller en infeksjon. Den kan gi symptomer som hudutslett, feber og leddsmerter.
- Kryoglobulinemisk vaskulitt skyldes unormale proteiner i blodet. Den kan gi symptomer som hudutslett, leddsmerter, nyresvikt og polynevropati.
- Erythema elevatum diutinum gir symptomer som ødematøse og erythematøse papler og plakk på ekstensorsiden av ekstremiteter.
Kutan leukocytoklastisk vaskulitt: Noen bruker også betegnelsen kutan leukocytoklastisk vaskulitt som oftest er indusert av medikamenter. Klinisk opptrer urticaria og splinter hemoragier. Vennligst se også “Revmatiske sykdommer med affeksjon i huden” nedenfor.
Undersøkelser
Anamnesen ved mistanke om vaskulitt i huden kan ut over symptomer (se ovenfor) kartlegge om det er tegn til systemiske manifestasjoner. Feber, uforklart vekttap, symptomer fra øvre luftveier (nese, bihuler, ører), trachea, lunger, øyne, nevrologiske utfall, klaudikasjon eller andre iskemitegn, hepatitt, artralgi eller artritt.
Klinisk undersøkelse kan omfatte generell status av hjerte, puls, blodtrykk, lunger, abdomen, orienterende nevrologisk og hud. Med tanke på vaskulitt i små og mellomstore arterier kan en i tillegg inspisere øyne (røde betente, lysskyhet) og nese (nasal tale, sadelnese-deformitet) inspiseres. Ved omfattende iskemi-tegn i huden kan iskemi og klaudikasjon ved vaskulitt i store kar vurderes. Palpere distal puls i ekstremiteter kan palperes, en kan auskultere stenoselyder over thorakale, abdominale og hals-arterier og blodtrykk i begge overarmer kan måles (systolisk forskjell >10 mm Hg kan være patologisk).
Vennligst les mer i eget kapittel om klinisk undersøkelse ved vaskulitt og om utredning av vaskulitt.
Laboratorieprøver kan omfatte CRP, SR, Hb, leukocytter med differensialtellinger, trombocytter, elektrolytter, lever-, nyre- og thyreoidea-funksjonsprøver, elektroforese, IgG, IgM, IgA, komplementfaktorer C3 og C3 og kryoglobuliner. Aktuelle antistoff-prøver er ANA, anti-DNA, ANCA og anti-CCP. ANCA-vaskulitt (PR3 ved GPA, MPO ved MPA), ANA (SLE?), a-CCP (RA?).
Vennligst se også eget kapittel om biomarkører ved vaskulitt. Urin stiks bør vurderes.
-Forhøyede inflammasjonsprøver (CRP, SR) forventes ved aktiv vaskulitt. I tillegg er følgende aktuelle: Hb (Hb-fall?), leukocytter med diff.telling (eosinofili?), trombocytter (trombocytopeni?), ALAT (lever-sykdom?), kreatinin (redusert nyrefunksjon?). Vurder også elektroforese (monoklonal komponent), kryoglobuliner, komplement C3, C4, C1q (lave ved hypokomplementær urtikariell vaskulitt). Hepatitt B og C, HIV. Ved hemolyse-tegn (fallende hemoglobin, lav haptoglobin, retikulocytose) utføres direkte antiglobulintest test (DAT). Dersom denne er positiv, gjøres monospesifikk («utvidet») DAT. Denne testen undersøker hvilken immunglobulinklasse eller hvilket komplement-protein som er tilstede på celleoverflaten. Ved kuldeagglutinin syndrom gjøres analyser ved 37-38 grader C. Urin undersøkes for proteiner og erytrocytter (assosiert glomerulonefritt). Suppler med protein/kreatinin ratio og kvantitering av proteiner g/L. Mikroskopi for celle-sylindre ved behov.
Bildediagnostikk kan omfatte CT thoraks for å utelukke lunge-manifestasjoner, CT eller MR av øvre luftveier (bihuler, nese, hørselsorgan) ved aktuelle symptomer. CT- eller MR-angiografier og ultralyd av halskar ved mistanke om mer utbredt sykdom i store- eller mellomstore arterier. ANCA-vaskulitt: CT- eller MR av bihuler og CT-thoraks. Abdominale symptomer: CT-angiografi (nyrer, mesenteriale kar).
Vennligst les mer i eget kapittel om bildediagnostikk ved vaskulitt.
Biopsi kan være avgjørende for vaskulitt-diagnosen, og ved lmmunfluorescens kan tilstanden klassifiseres nærmere i noen tilfeller. Hudbiopsier tas best i tiden 24-48 timer etter at lesjonen er oppstått. Biopsier tatt senere eller tidligere enn dette kan ofte være “falsk negative”. Ved biopsi av livedo reticularis bør man få med seg det hvite senteret hvor det okkluderte karet, som forårsaket den perifere cyanosen, ligger. Ved overfladisk (“Shave biopsy”) rekker biopsien kun ned til den papillære delen av dermis, og den egner seg kun til å bekrefte diagnosen IgA vaskulitt (Henoch-Schönleins purpura). Ved stansebiopsi får man også med seg den retikulære delen av dermis og grenseovergangen til subcutis. Denne typen biopsi vil være tilstrekkelig for de fleste typer vaskulitt-sykdom. Ved mistanke om polyarteritis nodosa (PAN) bør imidlertid kirurgisk biopsi foretrekkes, da forandringene her først påtreffes subkutant og ikke finnes i de mer overfladiske hudavsnittene. Muskelbiopsi utført blindt for å avdekke PAN-vaskulitt gir positivt resultat hos bare 10%.
Aktuelle diagnoser
Vaskulitt i små kar ses ved en rekke tilstander
- ANCA-vaskulitt (EGPA, GPA, MPA) og PAN
- Behcets (akne, patergi)
- DRESS syndrom (legemiddelreaksjon)
- Graft vs host (GVHD), avstøtningsreaksjon
- Henoch-Schönlein / IgA vaskulitt
- Hyper-IgE syndrom (Jobs syndrom)
- Hypersensitivitets-vaskulitt
- Kawasaki syndrom (barn)
- Kryofibrinogen
- Kryoglobulinemi
- Kuldeagglutininer
- Hemolytisk-uremisk syndrom (HUS, aHUS)
- Leukocytoklastisk vaskulitt
- MAGIC syndrom (Mouth, genital ulcers with inflamed cartilage syndrome)
- PASH syndrom (Pyoderma, Akne, Hidadenitis suppurativa, leukocytoklastisk vaskulitt)
- POEM syndrom (Polynevropati, Organomegali, Endokrinopati/ødem, M-protein og Skin / økt pigment)
- Polyarteritis nodosa
- PPP syndrom (Polyartritt, Pankreatitt, Pannikulitt)
- Schamberg sykdom / Pigmentert purpurøs dermatitt
- En gruppe benigne tilstander der ekstravasering av erytrocytter medfører hemosiderin og pigmentering. Kan initialt ligne kutan vaskulitt, tidlige stadier av mycosis fungoides og Kaposis sarkom (Tolaymat L, 2020).
- Schnizlers syndrom (kronisk kløende eksantem, feber, monoklonal gammopati).
- Sneddons syndrom (Marmorering, tromboser. Mutasjon i CECR1 genet (DADA2 hos barn) eller NOTCH3, (CADACIL)
- Trombotisk Trombocytopen Purpura (TTP), Moschcowictz syndrom
- Urtikariell vaskulitt / HUVS
- Vogt-Koyanagi-Harada Syndrom (VKHS) (Depigmentering / vitiligo, nevrologiske symptomer, uveitt
- Pannikulitt (fettvev)
Hud-vaskulitt ut i fra størrelsen på de affiserte blodårene vaskulitt i huden (Chen Ko-Ron og Carlson Andrew, 2008)
Små-kar sykdom
Neutrofile vaskulitter (biopsi viser høy forekomst av neutrofile leukocytter)
- Immunkompleks mediert (direkte lmmunfluorescens positiv): idiopatisk leukocytoklastisk vaskulitt (IgM/IgG), leukocytoklastisk vaskulitt sekundært til infeksjoner eller medikamenter (hypersensitivitets-vaskulitt, IgM/IgG). Henoch-Schönlein/IgA-vaskulitt, akutt infantilt hemoragisk ødem (IgA), urtikariell vaskulitt (IgM/IgG), infeksiøs endokarditt (IgM/IgG/IgA), kronisk lokalisert fibroserende vaskulitt: erythema elevatum diutinum (IgA), granuloma faciale (IgM/IgG), inflammatoriske pseudotumorer.
- Andre (direkte immunfluorescens negativ) Sweet syndrom, pustuløs vaskulitt av håndryggen, pyoderma gangrenosum.
Eosinofile vaskulitter
Lymfocytisk
- Degos syndrom
- Viral infeksjon
- Systemiske bindevevssykdommer (Sjøgrens, systemisk lupus erythematosus)
- Behcets
Muskulær (medium-store arterier) vaskulitt
Neutrofil
- Polyarteritis nodosa (PAN), klassisk og kutan type
- Erythema induratum (nodulær vaskulitt)
Eosinofil
Granulomatøs
- Temporalis arteritt
- Takayasus arteritt
- Post-herpes erosjoner
- Erythema induratum (nodulær vaskulitt)
Lymfocytisk
- Sneddon syndrom
- Degos syndrom: Trombo-okklusiv sykdom og ulike hudmanifestasjoner (rosa til brunlige lesjoner med sentral forsenkning og omgivende fiolett randsone (atrofisk papulose). GI og CNS manifestasjoner. Myositt og artritt sjelden. Litteratur: Ortiz et al. J Clin Rheum 2010;16: 132-
- Buerger sykdom (trombangitis obliterans)
- Overfladisk tromboflebitt (Mondor sykdom, skleroserende lymfangitt)
- Kawasaki sykdom
Differensialdiagnoser
Vennligst se liste nedenfor og eget kapittel om differensialdiagnoser ved vaskulitt.
Vaskulitt-lignende tilstander med hud-manifestasjoner (mimics/lookalikes)
- Amyloidose (blodårevegg patologi)
- Angiotrofisk B-celle lymfom
- Antifosfolipid syndrom (tromboser)
- Ergotamin (vasospasme)
- Fibromuskulær dysplasi (vaskulær skade)
- Infeksiøs endokarditt (infeksjon om emboli)
- Kalsifylaksi (blodårevegg patologi ved kronisk nyresvikt og sekundær hyperparathyreoidisme)
- Kardialt myxom (emboli)
- Kokain misbruk
- Kolesterol emboli (emboli)
- Livedo retikularis/racemosa (trombose)
- Marevan/Warfarin nekrose (trombose)
- Paraneoplastisk fenomen
- Pigmentert purpura dermatitt (hemoragi)
- Purpura fulminans (trombose)
- Septisk vaskulitt (infeksjon om emboli)
- Skjørbuk (blødninger, C-vitamin mangel)
- Solar purpura (hemoragi)
- Trombotisk trombocytopenisk purpura (tromboser, blødninger)
Legemiddelreaksjoner
Legemidler kan utløse kutan vaskulitt i form av hypersensitivitet/leukocytoklastisk vaskulitt, morbilliformt, småprikket, rødt eksantem med pustler, kløende lesjoner og/eller blemmer. Ved DRESS angripes ansiktet, overkroppen og ekstremiteter oftest.
Maligne sykdommer
Hudmanifestasjoner ved kreft-sykdom kan overlappe eller ligne vaskulitt. Aktuelle tilstander omfatter Dermatomyositt hos pasienter med debut i voksen alder, Erythromelalgi, Leukocytoklastisk vaskulitt med debut etter 50 årsalderen. I alt ca. 4% av tilfellene assosiertes med kreft, Pannikulitt pankreatitt/pankreaskreft og polyartritt, Palmar fasciitt og polyartritt (Alexandroff AB, 2003), Raynauds med debut etter 50 årsalderen, Schnitzlers syndrom, Stiff person syndrome, Sweets syndrom og Vaskulitt med uvanlige symptomer og forløp.
Psoriasis
Psoriasis er ikke assosiert med vaskulitt.
Erythema nodosum
Erythema nodosum ses i enkelte tilfeller av vaskulitt som Behcets sykdom og Takayasus arteritt. Vanligere er imildertid Løfgrens syndrom/sarkoidose, Crohns sykdom, Ulcerøs kolitt (relatert spondyloartritt) og Yersinia enterocolitica (med reaktiv artritt).
