ANDRE SYKDOMMER (REV 063-REV 077)
166 Encefalitt, autoimmun hjernebetennelse (REV 195)
Øyvind Palm
Krampeanfall/epilepsi, koma, forhøyet intrakranielt trykk og truende tverrsnittslesjoner er omtalt i kapitlet om nevrologiske manifestasjoner ved revmatiske sykdommer.
ICD-10: G04.9 Encefalitt, uspesifisert
ATC koder (for legemiddelstatistikk): Prednisolon: H02A B06 Immunsuppressive legemidler: L04A A
Definisjon
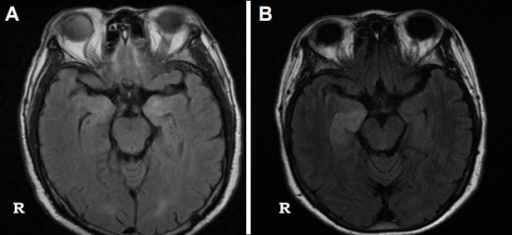
Autoimmun encefalitt er en gruppe non-infeksiøse inflammatoriske sykdommer der immunsystemet angriper hjernen. I noen tilfeller foreligger en bakenforliggende kreftsykdom, sjeldnere autoimmune sykdommer som systemisk lupus (SLE) eller autoimmun thyreoidea-sykdom (Hashimotos encefalitt). Det finnes flere typer autoimmun encefalitt som kan skilles ved relaterte antistoff (se nedenfor), symptomer og spinalvæske (Varley JA, 2023). Autoimmun encefalitt må utredes og behandles av nevrolog, men revmatologen blir involvert når de er relatert til revmatiske sykdommer.
Epidemiologi
Den vanligste formen for autoimmun encefalitt er anti-NMDAR encefalitt. Insidensen er beregnet til en pr 1,5 millioner personer årlig (Dalmau J, 2019).
Patogenese
Ved autoimmune encefalitter dannes reaksjoner mot nevronale egne antigener og påfølgende produksjon av antistoff (van Coervorden- Hameete MH, 2014).
Symptomer
Symptomene kan være akutte eller subakutte. Vanligvis manifesterer sykdommen seg innen seks uker og progredierer over dager-uker. De kliniske symptomene er variable og antistoff-relaterte. De omfatter psykiatriske tegn som endret oppførsel/personlighet, bevegelsesforstyrrelser og kramper. Andre tegn er hodepine, uklarhet, hallusinasjoner, aggressivitet og hukommelsessvikt (Graus F, 2016). Noen får symptomer fra det autonome nervesystemet med unormal kraftig svette, hypertensjon, tachykardi og hypoventilasjon (Dutra LA, 2018).
Anti-N-methyl-D-aspartat reseptor (NMDAR) encefalitt er en av de vanligste formene for autoimmun encefalitt. Den debuterer oftest blant barn eller unge kvinner (Graus F, 2016). Bakenforliggende malignitet påvises ofte, hvorav de fleste (94%) er ovariale teratomer. Herpes simpleks virus-1 encefalitt ser ut til å trigge anti-NMDAR encefalitt, slik at de fleste post-herpetisk autoimmune encefalitter er av denne typen. Prodromale symptomer med feber, hodepine, kvalme, oppkast, diare og influensa-lignende symptomer forekommer to uker før nevrologiske symptomer.
Anti-α-amino-3-hydroksy-5-methyl-4-isoxazolepropionsyre receptor (anti-AMPAR) encefalitt debuterer typisk med kramper, redusert hukommelse og psykose (Höftberger M, 2015).
Anti-gamma-aminosmørsyre A reseptor (anti-GABA-AR) encefalitt ble først beskrevet i 2014. Raskt progredierende encefalopati med tidlige personlighets- og kognitive forandringer, etter hvert refraktære kramper og multifokale lesjoner på MR (Pertit-Predrol M, 2014).
Anti-gamma-aminosmørsyre B reseptor (anti-GABA-BR) encefalitt medfører kognitive symptomer, alvorlige kramper eller status epilepticus (Lancaster E, 2010). Nær 50% kan være assosiert med små-cellet lungecancer (Höftberger R, 2013).
Anti-LGI1 og anti-CASPR2 encefalitt (tidligere beskrevet som anti-VGKC-assosiert encefalitt). Anti-LGI1 encefalitt omfatter limbisk encefalitt, hyponatremi kramper. Halvparten av pasientene utvikler faciobracheal dystoniske kramper med korte unilaterale kontraksjoner i en arm over få sekunder flere ganger daglig, ofte tilsvarende i ansikt eller ben på samme side. To av tre har MR-forandringer i hjernens mediale temporallapp (Lancaster E, 2011).
Glutaminsyredecarboksylase (GAD) katalyserer glutaminsyre til neurotransmitter GABA. Anti-GAD antistoff kan assosieres med andre autoimmune sykdommer, særlig insulinkrevende diabetes mellitus. Anti-GAD encefalitt medfører stiff-person syndrom, cerebellær ataksi, epilepsi og limbisk encefalitt (Vale TC, 2015).
Anti-Glycin reseptor (anti-GlyR) encefalitt kan forårsake progressiv encefalomyelitt med rigiditet, myoklonus og stiff-person syndrom (McKeon A, 2013). Muligens har anti-GlyR antistoff også betydning for tilfeller av cerebellær ataksi og demyeliniserende sykdommer som opticus neuritt og multiple sklerose.
Anti-Dipeptidyl peptidase-like protein 6 (DPPX) encefalitt kjennetegnes ved neuropsykiatriske symptomer som agitasjon og forvirrethet, men også myoclonus, tremor, kramper og stiff-person syndrom (Piepgras J, 2015).
Anti-IgLON5 encefalitt har sannsynligvis en genetisk disposisjon (HLA-DQB1*0501 og HLA-DRB1*1001) og debuterer med unik non-REM- (rapid eye movement) og REM-søvn med obstruktiv søvnapne, stridor, episodisk sentral hypoventilasjon, halting, talevansker, svelgevansker og blikk-parese som ved klassisk tauopati (nevrodegenerativ sykdom) (Sabater L, 2014).
Anti-Metabotrofisk glutamat reseptor 1 (anti-mGluR1) og anti-metabotrofisk glutamat reseptor 5 (anti-mGluR5) encefalitt forbindes med henholdsvis subakutt cerebellær ataksi (Lopez-Chiriboga AS, 2016) og “Ophelia syndrom” som består av hukommelsestap og psykose i relasjon til Hodgkins lymfom (Lancaster E, 2011).
Undersøkelser
Anamnese inklusiv familie-anamnese, komorbiditet inklusiv autoimmune sykdommer. Medikamenter som NSAIDs, immunglobuliner, monoklonale antistoffer, sulfonamider og peniciillin kan medføre aseptisk meningitt som differensialdiagnose.
Klinisk nevrologisk undersøkelse
Antistoff i blod (serum) og spinalvæske. I en stor del av tilfellene kan mer eller mindre typiske antistoff tester slå ut. Lave titer-utslag må imidlertid tolkes med forsiktighet fordi «falsk positive» resultater uten betydning forekommer. Antistoffene er rettet mot proteiner i sentralnervesystemet (CNS). Disse kan være membran reseptorer og ionekanal assosierte proteiner på overflaten til nevroner. Thyreoidea antistoff (anti-TPO) ved Hashimoto thyreoiditt og Hashimoto encefalitt (SREAT)
Bildediagnostikk: MR av hjerne og hjernestamme, PET/CT av hjernen
Annet: EEG, spinalvæske, nevropsykologisk test, øyelege, malignitet-utredning (lunger, ovarier, lymfesystem)
Diagnose
Diagnosen skal ikke bare baseres på tester av antistoff. Noen tilfeller er seronegative. Klinikeren bør kjenne til ulike sykdomsmarkører og laboratorietester, samt adekvat vurdering av resultatene. Sykehistorie og kliniske undersøkelser er svært viktig. En må utelukke infeksjoner, malignitet og andre differensialdiagnoser (se nedenfor). Det er foreslått diagnostiske kriterier:
Foreslåtte diagnostiske kriterier (Dutra LA, 2018)
Autoimmune encefalitt
-Sannsynlig autoimmune encefalitt dersom all tre av følgende er oppfylt:
- Subakutt debut (rask progresjon over mindre enn tre måneder) med redusert kort-tids hukommelse, påvirket mental status (redusert bevissthet, oppmerksomhet eller personlighetsforandring)
- Minst en av følgende:
- Nye fokale CNS funn
- Kramper som ikke forklares av tidligere kjent sykdom
- CNS pleiocytose (spinalpunksjon)
- MR forenelig med encefalitt
- Eksklusjon av andre åpenbare årsaker
-Auto-antistoff-negative mulig autoimmun encefalitt:
- Subakutt debut (rask progresjon over mindre enn tre måneder) med redusert kort-tids hukommelse, påvirket mental status (redusert bevissthet, oppmerksomhet eller personlighetsforandring)
- Eksklusjon av velkjente syndromer som typisk limbisk encefalitt, Bickerstaff, hjernestamme encefalitt, akutt disseminert encefalo-myelitt
- Fravær av velkjente autoantistoff i serum og cerebrospinalvæsken om minst to av følgende
- MRI patologi forenelig med autoimmun encefalitt
- Cerebrospinalvæske med pleiocytose, oligoklonale bånd eller økt spinalvæske IgG indeks eller begge
- Hjernebiopsi med inflammatoriske infiltrater og eksklusjon av andre tilstander
- Eksklusjon av andre åpenbare årsaker
Anti-NMDA reseptor encefalitt
Sannsynlig diagnose krever alle tre av følgende kriterier
- Mindre enn tre måneder med mist fire av de seks følgende punkter
- Unormal (psykiatrisk) oppførsel eller kognitiv dysfunksjon
- Tale-dysfunksjon (trykkende tale, verbal reduksjon, mutisme (stumhet)
- Kramper
- Bevegelsesvansker, dyskinesi eller rigiditet / unormal fysisk holdning
- Redusert bevissthet
- Autonom dysfunksjon eller sentral hypoventilasjon
- Minst en av følgende
-
- Unormalt EEG (fokal eller diffus langsom eller desorganisert aktivitet, epileptisk aktivitet eller ekstrem delta bølge aktivitet (langsomme delta bølger med intermitterende hurtig aktivitet)
- Spinalvæske med pleiocytose eller oligoklonale bånd
-
- Eksklusjon av andre åpenbare årsaker
Diagnosen kan også stilles når de tre kliniske kriterier ovenfor er kombinert med systemisk teratom (ofte ovarialtumor)
Sikker anti-NMDA reseptor encefalitt foreligger når en eller flere av de seks kliniske hovedgruppene og IgG anti-GluN1 antistoff foreligger etter eksklusjon av andre åpenbare årsaker
Differensialdiagnoser
Det er mange differensialdiagnoser. Akutt disseminert encefalopati, nevromyelitis optica-sykdommer, CNS-vaskulitt, enten den er primær (PACNS) eller sekundær, nevropsykiatrisk lupus (SLE), angiocentrisk lymfom, Rasmussens encefalitt, og febril infeksjons-relatert epilepsi. Det er også viktig å utelukke infeksjoner som HIV, syfilis, herpes virus-6-assosiert encefalitt hos immunsupprimerte pasienter, samt Creutzfeld-Jacob sykdom (Granerød J, 2010).
Bakterie infeksjon. Listeria. Streptokokker. Syfilis (treponema pallidum). Borrelia. Tuberkulose,
CNS vaskulitt (i hjernens blodårer)
Legemiddelindusert aseptisk meningitt utløses hyppigst av NSAIDs, immunglobuliner, monoklonale antistoff og antibiotika (særlig sulfonamider og penicillin) (Ågnes C, 2023).
Skogflåttencefalitt skyldes et flavovirus som overføres via skogflåttbitt. Infeksjonen er svært skjelden i Norge (tick-borne encephalitis), men vanligere i Sentral- og Øst-Europa. Inkubasjonstiden er dager-uker og immunsupprimerte personer kan være utsatt. Typisk to-fasisk forløp med initialt feber, hodepine og muskleverk. Etter en afebril periode tilkommer høy feber og nevrologiske symptomer fra CNS (Marvik Å, 2022).
Soppinfeksjon (ved svekket immunsystem på grunn av medikamenter eller HIV). Cryptococcus- Aspergillus
Systemisk lupus erythematosus (SLE) med affeksjon av hjernen
Virus encefalitt. Herpes simpleks (HSV-2). Enterovirus. Varicella zoster. Tick-borne encephalitis (skogflåttencefalitt, se ovenfor), West Nile Virus. Epstein-Barr Virus (EBV).
Wernicke encefalitt: Alkoholisme. Redusert ernæringstilstand.
Andre: Intoksikasjon. Lymfom. Karsinomatøs meningitt. PACNS (MR-angiografi og MR hjerne, biopsi).
Behandling
Immundempende medikasjon er aktuelt. Valg av behandlingsregime er avhengig av alvorlighetsgrad og hvilken subtype som foreligger. Blant medikamenter er kortikosteroider, intravenøs immunglobulin, rituksimab og cyclofosfamid. I tillegg brukes plasma utskifting/plasmaferese (Titulaer MJ, 2016).
Prognose
Best prognose er assosiert med tidlig behandling, ikke behov for intensiv-behandling og non-paraneoplastiske tilfeller (Höftberger R, 2013)
