ARTRITT (REV 006-REV 020)
19 Ankyloserende spondylitt (AS), Bekhterevs Sykdom, aksial spondyloartritt (AxSpA) (REV 006)
Jan Tore Gran and Øyvind Palm
Kjennetegn på Bekhterevs / ankyloserende spondylitt/AxSpA
Familie-disposisjon.
Debut før 40-45 års alder.
Inflammatoriske ryggsmerter (>3 måneder varighet, gradvis debut, morgenstivhet >30 minutter og bedring ved fysisk aktivitet).
Redusert spinal bevegelighet ved klinisk undersøkelse.
Økt CRP
HLA-B27 +
Sakroiliitt ved bildediagnostikk.
Prosedyrekoder: Leddpunksjon/artrocentese (klikk for å spesifisere ledd:) TN_10. UL veiledet leddpunksjon: NXA10K. Mikroskopi av leddvæske: NXFT05. EKG FPFE15
ATC koder: Behandling med immunsuppressive legemidler:: L04A. etanercept: L04AB01, adalimumab: L04AB04, infliksimab: L04AB02.
- Revmatoid artritt (RA), psoriasisartritt og andre spondyloartritter er omtalt i egne kapitler.
Definisjon
Ankyloserende spondylitt (AS), også kjent som Bekhterevs sykdom, er en kronisk inflammatorisk revmatisk sykdom. Den er nærmest identisk med aksial radiografisk spondyloartritt (axSpA), et nyere begrep (vennligst se mer nedenfor). Sykdommen er en kronisk inflammatorisk revmatisk sykdom som medfører kroniske smerter og stivhet, hovedsakelig i områdene ved bekken, rygg og nakke. Sykdommen er sterkt assosiert til HLA-B27-genet (>95%) og klassifiseres blant spondyloartrittene (SpA), der den er prototypen på SpA. Spondyloartritt er en gruppe diagnoser der både rygg og perifere ledd angripes:
- Bekhterevs sykdom/ankyloserende spondylitt/AxSpA
- Psoriasisartritt (spondylitt, oligoartritt, monoartritt)
- Artritt ved kronisk inflammatorisk tarmsykdom/enteropatisk artritt (Ulcerøs kolitt, Crohns sykdom)
- Reaktiv artritt
- Udifferensiert spondyloartritt
Ankyloserende spondylitt/Bekhterevs sykdom rammer alltid iliosakralledd, og ofte også columna. Sykdommen kan i tillegg angripe perifere ledd (artritt), enteser/senefester (entesitt) og andre organer som øye, nyrer, tarm, hjertet og aorta. Ofte påvises inflammatoriske forandringer i tarmen. Ankyloserende spondylitt/Bekhterevs er en av få sykdommer som kan defineres ved diagnostiske kriterier. Disse krever at det foreligger entydige tegn til artritt i iliosakralledd ved røntgen- eller CT-undersøkelser i tillegg til karakteristiske symptomer (se mer om kriteriene nedenfor). Sykdomsårsaken ukjent (Kim SH, 2023). Non-radiografisk spondyloartritt som kjennetegnes ved fravær av radiografisk sakroiliitt er også nærmere beskrevet under Differensialdiagnoser nedenfor.
Historikk
Ankyloserende spondylitt/Bekhterevs sykdom, har en lang historie. Tegn på sykdommen har blitt funnet i egyptiske mumier, inkludert Ramses II (1123-1213 f.Kr.) og hans sønn Merenptah (1213-1203 f.Kr.). Den første skriftlige beskrivelsen av AS kan stamme fra Pausanias rundt år 100 e. Kr, der han beskrev sammenvoksninger i skjelettet til den olympiske vinneren Protofanes.
I Norge har vi ingen sikre historiske opptegnelser om AS, men beskrivelsen av kvinnen fra Osebergskipet (820 e.Kr.) tyder på at hun kan ha hatt sykdommen: “kvinnen var sterkt plaget av leddgikt med sammenvokste virvler i halsregionen, en fremover-lutet holdning og full av forkalkninger”. Dette er vel en beskrivelse som passer bedre med ankyloserende spondylitt/Bekhterevs sykdom enn revmatoid artritt, som faktisk først ble beskrevet i Europa nesten 1000 år senere.
Først i 1850 beskrev Sir Benjamin Brodie (1783-1862) sykdommen slik vi kjenner den i dag. Pierre Marie (1853-1940) fulgte opp i 1898. i 1850.
Bekhterevs sykdom ble lenge oppfattet som en variant av RA (revmatoid spondylitt). Vladimir Bekhterev hevdet i 1895 at AS var en nevrologisk sykdom.

Vladimir M. Bekhterev (1857-1927), var nevrolog og psykiater fra St. Petersburg. Han er kjent for sitt arbeid med Bekhterevs sykdom, men var også involvert i kontroverser med Ivan Pavlov. Bekhterev ble muligens henrettet av Joseph Stalin etter å ha diagnostisert ham med paranoid schizofreni.
De modifiserte New York for kriterier for Bekhterevs sykdom/AS ble publisert av Van der Linden S i Arthritis and Rheumatism i 1984. De bygger på de kliniske Roma-kriteriene og New York kriteriene fra 1973 (Moll JM, 1973).
HLA systemet ble oppdaget i 1958, og en sammenheng mellom HLA-B27 og Bekhterevs/AS ble beskrevet av Brewerton i 1973 (Thorsby E, 2009).
I 2009 ble ASAS-kriterier publisert. Disse var ment å hjelpe klinikeren med å stille en diagnose av Bekhterevs-lignede sykdom tidlig i sykdomsforløpet ved å inkludere HLA-B27 og MR-forandringer (Rudwaleit, M, 2009). Senere har man imidlertid erfart at en diagnose (non-radiografisk SpA) kan medføre feildiagnoser i mange tilfeller. Denne diagnosen er derfor lite egnet i klinisk praksis.
Epidemiologi
Ankyloserende spondylitt/Bekhterevs forekommer er hyppigere i nordlige områder. Den rammer 2-3 ganger flere menn enn kvinner. 1-4% av befolkningen i arktiske strøk har sykdommen, sammenlignet med 0,2-0.5% Mellom-Europa og 0% i sørlige Afrika.
Hovedårsaken til denne geografiske fordelingen er den genetiske egenskapen HLA-B27. Denne er hyppigere i nordlige befolkninger. I Sør-Norge har 10% HLA-B27, i Troms 16% og hos norske samer 25%. Haida-indianere og befolkningen på Papua New Guinea har den høyeste forekomsten av HLA-B27, med 50%.
En interessant observasjon er at i vestre deler av India infiseres HLA-B27-positive individer oftere av Plasmodium falciparum. Dette kan forklare den lave forekomsten av dette genet i tropiske strøk (Gran JT, 1973; Bakland G, 2013).
Patologi
Ankyloserende spondylitt/Bekhterevs: En autoinflammatorisk tilstand.
Ankyloserende spondylitt (AS), skiller seg fra mange andre artritt-sykdommer ved at den utløses av det innate immunsystemet (autoinflammatorisk). Dette betyr at sykdommen kan sees på som en autoinflammatorisk tilstand, men det er uklart om autoantistoffer eller auto-antigen-spesifikke T-celler spiller en rolle (Mauro D, 2021).
Ved AS foreligger inflammasjon og ossifikasjon (forkalkning) i det aksiale skjelett som omfatter iliosakralleddene og columna. I iliosakralleddene starter inflammasjonen i synovialhinnen på os ilium-siden, men betennelsesceller kan også sees i subkondral benmarg. Et typisk trekk er inflammasjon i perifere områder der ligamenter, sener og leddkapsler fester seg på ben (entesitt/ entesopati).
Genetikk
Ankyloserende spondylitt/Bekhterevs kan påvises hos 4-11 % av pasienters førstegrads-slektninger. Dette tyder på at genetiske faktorer spiller en rolle i utviklingen av sykdommen. Omtrent 95 % av pasientene med AS har vevstypen HLA-B27, men bare ca. 5 % av HLA-B27 positive personer har Bekhterev (Ulvestad E, 2000). Resultatene betyr at HLA-B27 er en viktig risikofaktor for AS, men ikke den eneste.
HLA-B27 forekommer hos mer enn 95% ved Bekhterevs (mot 8% blant menn og kvinner i den sør-norske befolkningen). Det er en serologisk spesifisitet som omfatter 24 forskjellige alleler som koder for mer enn 100 ulike proteiner (subtyper; HLA-B27*01-..) (Kahn MA, 2013). Disse subtypene har bare små forskjeller i aminosyresekvensen. Alle subtyper, bortsett fra muligens 03, 06 og 09 er beskrevet ved AS.
Det er vist at HLA-B27 påvirkes av tarmens mikrobiom (tarmbakterier) og dens metabolitter. HLAB-27 kan misfoldes og indusere stress-respons i endoplasmatisk reticulum, og dermed utløse “autophagy/unfolded protein responses” (UPR). HLA-B27s tunge kjeder kan indusere inflammasjon via T-celler, NK-celler og myeloid celler. Induksjon av UPR gener utløser TNF-alfa, interleukin-17 (IL-17), IL-23 og interferon-γ, samt øker T-hjelper-celler (Th17 celler) (Pedersen SJ, Maksymowych WP, 2019). (Pedersen SJ, Maksymowych WP, 2019).
Det er essensielt ikke å stille diagnosen ankyloserende spondylitt/Bekhterevs bare på bakgrunn av ryggsmerter og HLA-B 27. Vennligst les mer om diagnostisering nedenfor.
Symptomer
Ryggsmerter. Ankyloserende spondylitt/Bekhterevs starter nesten alltid som inflammatorisk ryggsmerte i relativt ung alder. Den rammer ofte personer i tenårene eller tyveårene og sjelden etter 45 års alder. Vanlige symptomer er
- Gradvis innsettende smerter og stivhet i bekken og korsrygg – av og til i hele ryggsøylen.
- Stivheten er verst om natten, om morgenen og / eller etter å ha sittet eller ligget i ro.
- Ofte bedres plagene ved moderat fysisk aktivitet som er ett kjennetegn på inflammatorisk ryggsmerte.
- Kvinner har mindre karakteristiske symptomer og utvikler ofte sykdommen senere enn menn (Gran JT, 1990).
| Inflammatorisk ryggsmerte som gir mistanke om spondyloartritt |
|
| Calin A kriterier 1977 (5 av 5: Sens 95%, Spes 85% for Bekhterevs) | Sieper J kriterier 2009 (4 av 5: sens. 77%, spes. 91,7% for aksial SpA) |
| Debut senest ved 45 års alder | Debut under 40 år |
| Morgenstiv minst 30 minutter | Smerter om natten |
| Bedring ved fysisk aktivitet | Bedring ved fysisk aktivitet |
| Gradvis debut | Gradvis debut |
| Varighet i minst 3 måneder | Ingen bedring av hvile |
Thoraks. Brystkassen kan hos noen føles stiv og trang og har redusert bevegelighet.
Perifer artritt. Hos omtrent 10 % opptrer perifer artritt, hyppigst i knær og hofter.
Øyne. En av fire pasienter får smerter ved øye-manifestasjon i form av akutt anterior uveitt (AAU). Av pasienter med AAU har 25 % Bekhterev.
Kardiologiske manifestasjoner, som atrioventrikulært blokk og aortainsuffisiens, affiserer omkring 5 % og utvikles hos de fleste sent i sykdomsforløpet.
Aorta-aneurisme, ses oftest i aorta ascendens er ofte asymptomatisk, men kan medføre aortaklaff-insuffisiens og arterie-ruptur på sikt (Grygiel-Gorniak B, 2020).
Renal amyloidose ble tidligere sett hos omkring 1-5 %, men er blitt sjeldnere under effektiv anti-inflammatorisk behandling (vennligst les mer nedenfor).
Gastrointestinal sykdom: Ved kjent ankyloserende spondylitt/Bekhterevs kan subklinisk (“silent”) inflammatorisk aktivitet påvises i tarmen hos hele 60%, mens 6-14% utvikler klinisk IBD (ulcerøs kolitt eller Crohns) (Fragoulis GE, 2019)
Undersøkelser
Anamnesen omfatter aktuell sykdom blant førstegrads slektninger, yrke, medikamenter, kormorbiditet og aktuelle symptomer (se ovenfor).
Klinisk undersøkelse. Generell undersøkelse av ryggen er beskrevet i tidligere kapittel (REV 010)
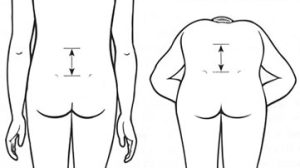
Occiput-vegg-avstand måles når pasienten står med hæler og rygg helt inntil en vegg. Ved økt thorakal kyfose når ikke occiput inn til veggen som forventet. Ved patologisk økt occiput-vegg kan avstand mellom øret (tragus) og vegg registreres for å kunne følge opp ev. progresjon over tid.
Finger-gulv avstand. Pasienten bøyer seg langsomt framover og undersøkeren registrerer avstand i cm fra fingertuppene til gulvet.
Schobers test måler ved lumbalfleksjon. Det merkes av med penn over interspinalrommet mellom L5 og S1 og 10 cm kranialt for denne. Pasienten bøyer seg maksimalt (flekterer ryggen). Avstanden mellom de to merkene skal normalt øke med minst 5 cm.
Sidebevegelighet / lateralfleksjon måles ved at pasienten bes stå i balanse og så bøye overkroppen til siden. Bevegeligheten observeres eller måles. Det er normalt at pasienten kan føre fingrene ned til knehøyde. Lateralfleksjonen kan måles ved avstanden mellom fingertupp og gulv.
Thoraks-ekskursjon. Bevegeligheten av thoraks måles med thoraks-ekskursjon over 4. interkostalrom (målebånd under mamma hos kvinner og ved mamillen hos menn). Pasienten kan med fordel legge hendene på bakhodet. Deretter puster pasienten helt ut og en måler rundt horisontalplanet. Deretter puster pasienten inn alt han/hun kan og en måler igjen. Forskjeller i omkrets på inn og utpust mindre enn 7 cm kan være patologisk.
Nevrologiske utfall forventes ikke ved spondyloartritt og er beskrevet i eget kapittel om rygg- og nakkesmerte, isjas og prolaps.
Ledd-status, spesielt hofteledd som angripes med artritt relativt hyppig. Daktylitt og entesitt vurderes.
Øyne vurderes med tanke på uveitt.
Laboratorieprøver. CRP, SR, Hb, leukocytter med differensialtellinger, trombocytter, elektrolytter, lever-, nyre- og thyreoidea-funksjonsprøver. Urin stiks. CRP, senkningsreaksjon (SR), og trombocytter er ofte forhøyet og særlig ved samtidig perifer artritt. HLA-B27 foreligger hos 95% ved idiopatisk Bekhterevs sykdom. Når sykdommen er relatert til inflammatorisk tarmsykdom (IBD) påvises HLAB-27 hos 75% (Palm O, 2002) og ved psoriasis-relatert spondylitt hos 50%. Ved tarm-symptomer er avføringsprøve / fekaltest aktuelt for å utelukke tegn til assosiert inflammatorisk tarmsykdom.
Sykdomsutviklingen kan klinisk følges med Schobers test, lumbal sidebevegelighet, spondylometri og måling av kroppshøyde som også angir grad av kyfosering eller fleksjons-kontrakturer i hofter og knær. Blant laboratorieprøvene vil CRP ofte korrelere med sykdomsaktivitet. En kan også bruke skåringsverktøy som Sykdomsaktivitet ved ASDAS score eller BASDAI score. Disse bygger på pasientens symptomer og inflammasjonsparametere (CRP eller SR).
Columna, radiologiske forandringer i
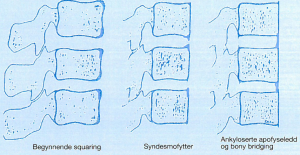
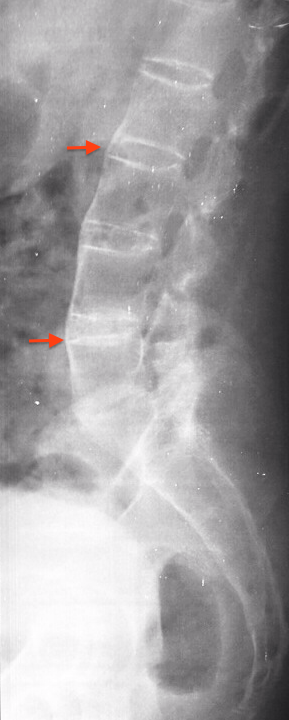
Syndesmofytter: Paravertebrale ben-nydannelser som starter i skivens perifere bindevev (ytre lag av annulus fibrosus). Initialt lokalisert til den dorso-lumbale overgang.
Ligament-forbeninger: Kommer meget sent i forløpet. Ligamentum interspinosus og supraspinosus affiseres.
Squaring: Utretting av den fremre del av virvellegemet.
Shining corners: Erosjoner og sklerose på anteriore del av virvellegemet.
Spondylitis anterior: Romanus lesjon = Squaring + shining corners.
Ankyloserte apofyseledd og Spondylo-diskitt: Innebærer destruktive forandringer i skiven, tilstøtende dekkplater og virvellegeme og kalles Andersson lesjon.
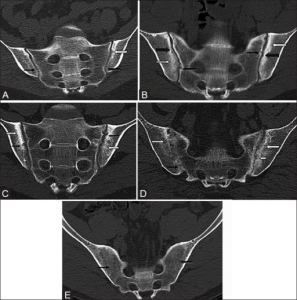
Iliosakralledd
Røntgen. Initialt utvides leddspalten i iliosakralleddene, deretter oppstår erosjoner, avsmalning, benbroer og sklerose (både på sacrum- og ilium-siden av leddet). Sluttstadium = Ghost line (totalt oblitererte ledd). Dales gradering av IS-ledd ved røntgen: 0= Normale IS-ledd. I= Suspekte forandringer. IIa= Unilaterale definitive forandringer. IIb= Bilaterale definitive forandringer. III/IV= Uttalte forandringer. V= Total ankylosering (obliterasjon). Andre røntgenfunn: Atlanto-aksial dislokasjon (som ved revmatoid artritt). Bambus-columna (total ankylose).
CT-undersøkelse: CT visualiserer best de forandringene som kommer i benvev og bør være den foretrukne metoden for å stadfeste eller avkrefte ankyloserende spondylitt/Bekhterevs diagnosen ut i sykdomsforløpet, spesielt ved begrenset tilgang på MR. Ved ankyloserende spondylitt/Bekhterevs viser CT av Iliosakralledd alltid ujevne leddflater, usurer og sklerose. Slike strukturelle forandringer er viktige for en sikker diagnose. CT har dermed en noe høyere spesifisitet enn MR av iliosakralledd (Diekhoff T, 2022).
MR-undersøkelse: De tidligste forandringene i iliosakralledd sees ved hjelp av MR. Man får her visualisert bløtdeler, og synovitt kan påvises i et tidlig stadium. Benmargsødem er et tidlig funn ved MR. Forandringer i columna kommer vanligvis i et senere stadium enn funn i iliosakralleddene. Benmargsødem med utbredelse > 1 cm fra subchondral ben, som ses i > 1 lokalisasjon og åpenbar på ≥2 påfølgende bildesnitter svært suspekt på sykdommen (Lambert RGW, 2016). Sammenlignet med CT har MR noe bedre sensitivitet, men lavere spesifisitet (se feiltolkning av MR nedenfor). Ved begrenset tilgang på MR eller hvis tolkning av resultatene er usikre, anbefales derfor CT-undersøkelse (Diekhoff T, 2022).
-Feiltolkning av MR. I barne- og ungdomsalder kan patologiske MR-funn forveksles med normale bruskforandringer, slik en ser når barn og ungdom vokser (Kucybała I, 2018). MR-resultatene kan også påvirkes av forutgående fysisk trening. Blant unge, friske idrettsutøvere ble ødem som ikke kunne skilles fra sakroiliitt funnet hos hele 30-41% (Weber U, 2018). Hos kvinner kort tid etter etter fødsel er forekomsten av MR-forandringer i iliosakralledd også høy (33%) og selv to år etter fødsel ses forandringer hos 21%. Selv blant kvinner som aldri har født er forekomsten av MR-forandringer 14% (Hoballah A, 2020). Dette viser at spesifisiteten til MR-undersøkelse av iliosakralledd er begrenset, og den er lavere enn ved CT som bedre viser strukturelle forandringer (Diekhoff T, 2022). En bør derfor være forsiktig med å basere en diagnose på MR-forandringer alene.
CT-thoraks, alternativt ekkokardiografi kan utelukke tegn til thorakalt aortaaneurisme utelukkes (i ascendens ved ekko).
EKG og ekkokardiografi er aktuelt ved mistanke om kardiovaskulære manifestasjoner.
Osteoporose-diagnostikk med DEXA-scanner vurderes individuelt.
Diagnostiske kriterier for ankyloserende spondylitt/Bekhterevs sykdom
Kroniske smerter og stivhet i rygg sammen med typiske røntgenforandringer i iliosakralleddene bidrar til en sikker diagnose. Radiografiske forandringer ses tidligere på CT- enn på konvensjonell røntgen. Det kan imidlertid gå fra 6-8 år mellom symptomdebut og røntgen- eller CT-forandringer utvikles (Mau W, 1988). I denne perioden kan man ha mistanke om sykdommen manifesterer seg, særlig når MR-forandringer foreligger (se ovenfor). Ankyloserende spondylitt/Bekhterevs er en av få revmatologiske tilstander med publiserte kriterier som kan brukes for å stille en diagnose (diagnostiske kriterier).
De modifiserte New York kriterier bygger på ble publisert av Van der Linden S, 1984. Disse bygger på de kliniske Roma-kriteriene og New York kriteriene (Moll JM, 1973), men støtter seg også på CT –undersøkelse av iliosakralledd.
A. Diagnose
1. Kliniske kriterier
- Korsryggsmerter og stivhet i mer enn tre måneder. Symptomene bedres av fysisk aktivitet, men ikke av hvile (inflammatorisk ryggsmerte)
- Redusert bevegelighet i lumbal-columna i både sagital- og frontalplan
- Redusert thoraks-ekspansjon relativt til normale verdier for alder og kjønn
2 Radiologiske krav: Sakroiliitt minst grad 2 bilateralt eller grad 2-3 unilateralt på røntgen eller CT
B Gradering
- Definitiv diagnose etter radiologiske krav må i tillegg oppfylle minst ett klinisk kriterium
- Sannsynlig diagnose hvis
- Tre kliniske kriterier (uten røntgen eller CT)
- Radiologiske krav foreligger uten symptomer i kliniske kriterier (andre årsaker til sakroiliitt bør vurderes)
Klassifikasjons-kriterier for aksial SpA etter ASAS kriteriene
Aksial spondyloartritt klassifiseres i henhold til ASAS klassifikasjonskriterier og deles inn i to undergrupper: Non-radiografisk spondyloartritt (non-radiografisk SpA) og radiografisk SpA. Non-radiografisk SpA er i noen tilfeller er en tidlig fase av Bekhterevs sykdom, andre ganger et uspesifikt funn eller tegn på annen sykdom. Radiografisk SpA er nærmest identisk med Bekhterevs sykdom/ankyloserende spondylitt. Klassifikasjonskriterier brukes hovedsakelig for forskningsformål.
Non-radiografisk SpA kan representere en tidlig form for radiografisk SpA eller en mildere type med bedre prognose enn klassisk ankyloserende spondylitt/Bekhterevs (Baraliakos X, 2015). Imidlertid utvikler ikke alle som fyller kriteriene for non-radiografisk SpA en inflammatorisk revmatisk sykdom. Kriteriene kan brukes til å følge opp pasienter som med usikre symptomer (inflammatorisk ryggsmerte) og undersøkelsesfunn i en periode, men egner seg ikke for umiddelbar diagnostisering (van der Linden S, 2015).
ASAS kriteriene for aksial SpA
1. Forutsetninger
- Alder ved symptomdebut er under 45 år
- Inflammatorisk ryggsmerte foreligger
2. SpA blir delt i to hovedgrupper:
- Radiografisk (bildediagnostisk) SpA
- Radiografisk sakroiliitt (på CT- røntgenbilder eller sikre MR-funn)
- + ett SpA-funn (se nedenfor)
- Radiografisk SpA er i stort sett identisk med Bekhterevs sykdom (ankyloserende spondylitt)
- Non-radiografisk SpA
- HLA-B27 (arvelig disposisjon, påvises i blod)
- + minst to SpA-funn (se nedenfor)
3. SpA-funn
- Inflammatorisk ryggsmerte
- Artritt
- Entesitt (betente Akilles sene- eller plantar fascie-fester i føtter)
- Uveitt (fremre) (øyebetennelse)
- Psoriasis
- Crohns sykdom eller ulcerøs kolitt
- God effekt av NSAIDs (Volteran/diklofenak/Arcoxia eller lignende)
- Familie med SpA (første eller annen grads slekt)
- HLA-B27
- Forhøyet CRP (relater til revmatiske symptomer)
Differensialdiagnoser
Andre spondyloartritt-sykdommer, osteitis condensans ilii (radiologisk sklerose ved IS-ledd), DISH og andre hyperostoser / osteosklerose, osteopetrose: Osteosklerotiske metastaser (voksne: prostatacancer og brystkreft), osteomyelitt (osteoskleroserende form), osteonekrose, sarkoidose, Paget sykdom, myelofibrose (primær sykdom eller sekundær til intoksikasjon eller malignitet), Erdheim-Chester sykdom (en histiocytose), hypervitaminose D, hypoparathyreoidisme, mastocytose, tuberøs sklerose.
Non-radiografisk spondyloartritt
Diagnosen non-radiografisk spondyloartritt (nr-SpA) er komplisert av flere grunner:
- Mangel på klare diagnostiske kriterier: Det er ingen enkelt test som kan definitive diagnostisere nr-SpA. Diagnosen er basert på en kombinasjon av symptomer, kliniske funn og testresultater.
- Ingen spesifikke biomarkører: Det finnes ingen biomarkører som er unike for nr-SpA.
- Variable symptomer: Symptomene kan variere fra person til person og kan ligne på symptomene på andre tilstander.
Prevalensen i voksen populasjon antas å være omtrent som for ankylosierende spondylitt (Reveille JD, 2012). Til forskjell fra ankyloserende spondylitt/Bekhterevs sykdom er kvinne- og menn forekomsten omtrent lik og HLA-B27 forekommer sjeldnere. Selvrapportert smerter, sykdomsaktivitet er høy og livskvalitet relativ lav. Omtrent 5-10% utvikler strukturelle forandringer i iliosakralleddene i løpet av to år. Non-radiografisk spondyloartritt kan være vanskelig å diagnostisere og det er viktig å utelukke lignende tilstander. Vennligst se tabellen nedenfor (Mease P, 2022).
| Tilstand | Symptomer og funn som kan forveksles | Differensiering av tilstandene |
| Fibromyalgi | • Kronisk ryggsmerte
• Smerte som kan etterligne entesitt • Kan sameksister med spondyloartritt |
• Ryggsmertene bedres generelt i hvile og forverres ved aktivitet
• Ingen lindring av NSAIDs • Ingen objektive tegn til inflammasjon på MR-bilder • Fravær av objektive tegn til inflammasjon i muskelskjelett system, øyne, tarm eller hud • Høy pasient-rapportert sykdomsaktivitet etter behandling for mulig ankyloserende spondylitt/Bekhterevs. |
| Degenerativ mellomvirvelskive sykdom | • Kan sameksistere med spondyloartritt, også blant unge pasienter
• Asymptomatiske degenerative forandringer på MR kan feilaktig tolkes som non-radiologisk spondyloartritt |
• Ingen bedring av fysisk trening
• Heller bedring enn forverring av hvile • Radikulær smerte distalt for kne • Redusert avstand mellom virvlene på konvensjonelle røntgenbilder • Spinalt benmargsødem og fettlesjoner gjennom hele endeplaten fremfor anterior eller posteriore vertebra-hjørner på MR • Symptomer oftest konsentrert i lumbalcolumna og ikke i hele ryggen. • Ingen sakroiliitt på MR |
| Spinal artrose/spondylose | • Stivhet
• Kan sameksistere hos eldre pasienter |
• Ingen bedring av fysisk trening
• Heller bedring enn forverring i hvile • Ingen sakroiliitt på MR |
|
Frakturer: |
||
| -Spondylolyse/spondylolistese | • Kronisk ryggsmerte | • Ryggsmerten bedres generelt i hvile og forverres ved aktivitet
• Defekter påvises ved laterale røntgenbilder • Ryggsmerter tenderer til forverring ved hyperekstensjon • Ingen sakroiliitt på MR |
| -Sakral fraktur | • Kronisk ryggsmerte | • Fraktur på røntgen- eller MR-bilder
|
| Sjeldnere tilstander: | ||
| -Septisk/infeksiøs sakroiliitt | • Subakutt debut av ryggsmerte
• Unilateral sakroiliitt |
• Periartikulær muskel ødem er viktigste markør
• Tykk kapsulitt (> 5 mm) • Ekstra-kapsulær væskeansamling • Betydelig skjeletterosjon |
| -Scheuermann kyfose | • Kronisk ryggsmerte som starter i tidlig ungdomsalder/tenårene | • Ryggsmertene bedres generelt i hvile og forverres ved aktivitet
• Vertebral anterior kiledeformitet på laterale røntgenbilder • Schmorlske knuter (skiveprolaps gjennom den vertebrale endeplaten) • Ingen sakroiliitt på MR |
| -Spinalt astrocytom | • Kronisk ryggsmerte med gradvis symptomutvikling | • Ryggsmertene bedres generelt i hvile og forverres ved aktivitet
• Asymmetrisk utvidelse av ryggmargen på MR • Ingen sakroiliitt på MR |
| –Familiær Middelhavsfeber | • Kronisk ryggsmerte
• Sakroiliitt • Perifer artritt • Entesitt |
• Anamnese på intermitterende feberepisoder |
Ankyloserende spondylitt/Bekhterevs forventes å forløpe omtrent uendret gjennom svangerskap og i årene postpartum (Ursin K, 2018). Data fra Korea tyder på at svangerskap ikke medfører økt risiko for preeklampsi, eklampsi eller for tidlige fødsler. Det er ikke observert en økt rate av misdannelser eller sykdom hos spebarn født av mødre med ankyloserende spondylitt/Bekhterevs (Chang SH, EULAR 2020: OP0082). Norske data tyder på at symptomene ofte er mest uttalt i andre trimester (Ursin K, 2018). Mer informasjon: Les mer om svangerskap ved revmatisk sykdom i eget kapittel og besøk nettsiden til NKSR.
Behandling
Sykdomsaktiviteten forløper i bølger med høy og lav aktivitet. Spontan remisjon er mulig, men uvanlig. Målsettingen med behandlingen er derfor å oppnå remisjon hos alle, definert ved fravær av klinisk symptomer og inflammasjonstegn i blodet (normal CRP) (Smolen JS, 2017). En vil dermed også redusere symptomer (smerte og stivhet), opprettholde fysisk funksjon, minimalisere komplikasjoner fra columna, perifere ledd, øyne, indre organer og den mentale belastningen.
Fysisk trening og fysioterapi. Økende stivhet og annen strukturell sykdomsforandring i columna kan medføre at rygg og nakke krummes (økende thoracal kyfose). Slik fremover luting kan antakelig reduseres ved ulike tiltak. Vennligst les mer om tverrfaglig behandling i eget kapittel.
Pasienter med høy sykdomsaktivitet (høy CRP) eller perifer artritt forventes å ha god effekt av biologiske legemidler som TNF-hemmere. Disse reduserer inflammasjon og symptomer. Mot symptomer som smerter og stivhet brukes NSAIDs. Perorale kortikosteroider gir sjelden effekt.
NSAIDs. Non-steroide inflammatoriske legemidler (NSAIDs) er hjørnestener utenom paracetamol i behandlingen av smerter og stivhet i rygg og ledd. Dersom sykdommen er kombinert med inflammatorisk tarmsykdom (ulcerøs kolitt eller Crohns sykdom) kan NSAIDs i likhet med Cox-2 hemmere medføre forverring av inflammasjon i tarmen og må da avsluttes. En forsøker å unngå diklofenak fordi medikamentet kan øke risikoen for myokardinfarkt (Dubreuil M, 2018). Vennligst les mer om NSAIDs i eget kapittel.
Kortikosteroider i form av injeksjoner i perifere ledd ved artritt og i enteser kan være aktuelt. Systemisk medikasjon med f eks prednisolon er ikke vanlig. Perifere ledd og (unntaksvis) iliosakralledd kan injiseres med kortikosteroider ved artritt.
csDMARDs. Sykdomsmodifiserende konvensjonelle medikamenter (csDMARDs) brukes mot eventuell perifer artritt (metotreksat, sulfasalazin), men spiller generelt en liten rolle ved ankyloserende spondylitt/Bekhterevs sykdom. Vennligst se eget kapittel om DMARDs.
Biologiske legemidler. TNF-hemmere som adalimumab, certolizumab pegol, etanercept, golimumab og infliksimab brukes dersom NSAIDs ikke har tilstrekkelig effekt etter 2-4 ukers behandling. TNF-hemmere har god effekt ved ankyloserende spondylitt/Bekhterevs sykdom og radiografisk SpA, særlig der det foreligger tegn på høy inflammatorisk aktivitet (høy CRP, høye utslag på sykdomsaktivitetsmål). En har vist at TNF-hemmere reduserer sykdomsprogresjon og strukturskader i columna dersom behandlingen begynner innen 10 år fra sykdomsdebut og kontinueres i minst 4 år (Haroon N, 2013). Vanligvis kombineres ikke med metotreksat. Biologiske medikamenter forventes å ha mer usikker effekt ved non-radiolgrafisk SpA. IL-17 hemmere. Dersom TNF-hemmere ikke kan brukes, er interleukin-hemmer IL-17 (sekukinumab/Cosentyx eller ixekizumab/Taltz, bimekizumab/Bimzelx ) alternativ. Mer om biologiske legemidler i eget kapittel.
JAK hemmere har i utprøvende behandling vist lovende effekt og er i form av tofacitinib (Xeljanz) og upadacitinib (Rinvoq) godkjent for bruk ved spondyloartritt, inklusiv Bekhterevs sykdom. JAK-hemmere er beskrevet i eget kapittel.
Pasientopplæring er vesentlig med informasjon om livsstil, fysisk aktivitet med trening, øvelser og fysioterapi, samt riktig bruk av medikamenter.
Oppfølging
Oppfølging av mistenkt ankyloserende spondylitt/Bekhterev: (se også REV 009 (anamnese) og REV 010 (undersøkelse) i innledning/basiskunnskaper)
- Inflammatorisk ryggsmerte som har vart i minst 3 måneder definert som: Debut før 40 år, nattlige smerter, bedring ved aktivitet, gradvis innsettende symptomer, ingen bedring av hvile. Imidlertid vil bare 30% med inflammatorisk ryggsmerte utvikle spondyloartritt på sikt (Wang R, 2018).
- HLA-B27 foreligger
- MR-undersøkelse som gir mistanke om inflammatoriske forandringer i iliosakralledd
Retningslinjer, anbefalinger og prosedyrer
EULAR: Mandi P, 2014 (Bildediagnostikk)
ASAS (MR-lesjoner) Maksymowych WP, 2019
Norsk revmatologisk forening/Legeforeningen
Prognose
Over halvparten av pasientene med ankyloserende spondylitt/Bekhterevs kan forvente å fortsette i yrkeslivet frem til pensjonsalder. Men for en del vil plagene føre til behov for yrkesbytte. Yrker som krever langvarig sitting eller ståing i samme stilling, eller medfører store fysiske belastninger, er lite egnet. En norsk studie viste at etter 22,6 års sykdom var over 40% ute av arbeidslivet (Bakland G, 2011).
Sykdommen er kronisk og varer livet ut. Den er preget av perioder med høy og lav aktivitet. Sykdomsaktivitet målt ved CRP og ASDAS er vist å korrelere med tegn til aterosklerose (Berg IJ, 2015).
Det er ingen økt kreftrisiko, men en viss økt mortalitet. En norsk studie fant standard mortalitetsrate (SMR) 1,63 for menn og 1,38 for kvinner med AS. Kardiovaskulær sykdom var vanligste dødsårsak, og høy inflammatorisk aktivitet og lang sykdomsvarighet var risikofaktorer (Bakland G, 2011).
Litteratur
Gran. Semin Arthritis Rheum 1993; 22: 319-34.
Gran. Tidsskriftet 1998; 118: 4537-40
Pedersen SJ, Maksymowych WP, 2019
Shehan. Rheumatology 2010; 49: 621-31
Szabo et al. Arthritis Rheum 2011
Dagfinnrud H, Tidskr nor legefor, 2010
Thorsby E, 2009 (HLA-B27)
