ANDRE SYKDOMMER (REV 063-REV 077)
151 Amyloidose, amyloid avleiringssykdom (REV 073)
Amyloidose
Øyvind Palm
Kjennetegn på amyloidose
Uspesifikke symptomer som polynevropati, kardial svikt, nyresvikt, “drop-head”.
Glatt, fortykket og lett-blødende hud.
Makroglossi, hepatomegali.
Proteinuri.
Biopsi er diagnostisk (spesialfarging).
AL amyloidose ble tidligere kalt primær type, AA amyloidose sekundær type.
Diagnosekoder ICD10: E85.8
Definisjon
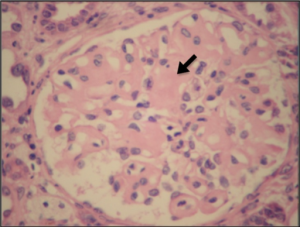
Systemisk amyloidose består av en gruppe sykdommer som er karakterisert av ekstracellulær avleiring av amyloid som er en uoppløselig substans. Under lysmikroskop ser amyloid homogen ut, men ved elektronmikroskopi avdekkes en tredimensjonal, fibrillær struktur. Amyloid er utilgjengelig for enzymatisk nedbrytning og akkumulerer. Nesten alle vev og organer kan angripes. Amyloidose kan ses ved kronisk inflammasjon ved revmatiske sykdommer (type serum amyloid A (SAA), sekundær). Den primære formen (systemic light-chain, AL-amyloidose) har sykdomstrekk som kan mistolkes som revmatisk sykdom (vennligst se differensialdiagnoser nedenfor). AA-amyloidose er relatert til mangeårig systemisk inflammasjon ved familiær middelhavsfeber, juvenil artritt, revmatoid artritt, Bekhterevs, Muckle Wells syndrom, inflammatorisk tarmsykdom og lignende.
Lokalisert amyloidose er sjelden og defineres ved at amyloid er produsert og deponert i en isolert del av kroppen. I blodet foreligger ikke monoklonale, lette kjeder og prognosen er utmerket.
Amyloidose utredes og følges opp hos spesialist innen det/de mest angrepne organer, ev. også hos hematolog. Revmatologen bør kunne gjenkjenne symptomene og skille dem fra revmatiske bindevevssykdommer, vaskulitt og artritt.
Historie
Rudolf L. K. Virchow (1821-1902, Berlin og Würzburg). Den første som beskrev leukocytose, leukemi og embolisme utgått fra trombose. Han betegnet i 1854 strukturer som amyloid (“som ligner stivelse”). Tidligere tilfeller av amyloidose er likevel antakelig beskrevet (Kyle RA, 2001).
Patogenese
Ved amyloidose syntetiseres unormale ekstracellulære, misfoldede proteiner som aggregerer og deponeres i ulike organer. AL amyloidose stammer vanligvis fra en plasma celle sykdom der en liten benmarg klon langsomt og progredierende utskiller ustabile lette kjeder av immunglobuliner (Al Hamed R, 2021). M-komponenten er vanligvis lav, men amyloidose forekommer også ved myelomatose. Ved AA-amyloidose er amyloid protein A (akutt fase protein) en forløper (prekursor-protein) kan påvises i serum i form av SAA (Chiti F, 2017; Husby G, 1992).
Epidemiologi
En svensk undersøkelse fant en årlig insidens på 1-2/100.000. AL-amyloidose er vanligere enn AA type. Høyeste forekomst blant 60-80 åringer (Hemminki K. 2012). Fordeling av amyloidose har endret seg de siste ti-årene. AL-amyloidose er blitt sjeldnere, noe som skyldes endringer i bakenforliggende sykdommer, mens AA amyloidose påvises relativt oftere (de Asua D, 2014). Familiær transthyretin-assosiert amyloidose (ATTR) er en sjeldnere type som utgjør 10- 20% (Bustamante JG, 2021).
Klassifikasjon
Amyloidose inndeles etter amyloid-proteinet som misfoldes i patogenesen, forløpet og den tilhørende kliniske uttrykksformen. Det finnes nær 40 ulike typer. Hovedgrupper er primær AL amyloidose, sekundær amyloidose (AA), familiær amyloidose og ß2-mikroglobulin-relatert amyloidose. Noen vanlige typer er vist i tabellen nedenfor (modifisert etter de Asua D, 2014). Dessuten er det ved inklusjonslegeme myositt funnet amyloid-avleiringer av Alzheimer-type (A13) i inklusjonslegemer og vakuoler.
| Betegnelse | Amyloid-protein | Klinisk syndrom |
| AL (primær) | Monoklonale lette immunglobulin-kjeder | Monoklonal gammopati: myelomatose (kappa eller lambda) |
| AA (sekundær): RA, JIA, Bekhterevs, familiær middelhavsfeber, Behcets | Serum amyloid A protein (Apo-SAA) | Inflammasjons-assosiert |
| Cerebral amyloid | β-protein | Alzheimer demens, trisomi-21 (Downs syndrom), iatrogen Creutzfeldt Jakobs sykdom |
| Familiær amyloidose | Mutant transthyretin, A1-apoprotein, gelsolin, fibrinogen, lysozym med flere | Familiær polynevropati, kardiomyopati eller nefropati |
| Transthyretin-relatert amyloidose | Vill-type transthyretin | Senil restriktiv kardiomyopati |
| Iislet amyloid polypeptide (IAPP) | Islet amyloid peptid | Diabetes type II |
| Hereditær | beta2- mikroglobulin | Kronisk dialyse |
Symptomer
Til tross for ulike former for amyloidose, overlapper symptomene som klinisk i større grad er avhengig av hvilke organer som er angrepet (Vaxman I, 2020). Sykdommen kan derfor debutere med en rekke ulike og ofte uspesifikke symptomer som ledd oppfattes feil. Dette er medvirkende til forsinket diagnose og initialt spesifikk behandling. Vanlige symptomer omfatter blant annet kardial svikt med bevart ejeksjonsfraksjon (HFpEF) og proteinuri (nyremanifestasjon). Initialt kan kardiale manifestasjoner omfatte angina, ortostatisk hypotensjon og arytmier (Deshai HV, 2010). Organomegali skyldes deponering av amyloid i lever (hepatomegali), tunge (makroglossi) og spyttkjertler (sicca-symptomer). Perifer nevropati og påvirket allmenntilstand med vekttap (tarmaffeksjon) og utmattelse er også vanlig (Al Hamed R, 2021). Hevelse over skulderledd (amyloide skulderputer) skyldes amyloid-avleiringer (Liepnieks JJ, 2008). Symptomene er avheng av type og organ-affeksjon. Andre symptomer er voksaktig fortykkede fingre og ekkymoser under en lett-blødende hud. Hjernen angripes ikke. Vennligst se tabellen nedenfor (Ihne S, 2020):
| Hjerte/kardialt | Dyspne, perifere ødemer, anasarka, pleuravæske, perikardvæske , palpitasjoner, rytmeforstyrrelser synkoper, hypotensjon eller regress av hypertensjon, bradykardi |
| Nyrer | Ødem, skummende urin / proteinuri (eventuelt nefrotisk syndrom), nyresvikt |
| Lever | Hepatomegali, forhøyet alkalisk fosfatase, ascites |
| Mage-tarm | Dysfagi, redusert appetitt, vekttap, kvalme, postprandial metthetsfølelse, meteorisme, diare, obstipasjon, gastrointestinal bløding |
| Nevrologisk; perifere og autonome nerver | Polynevropati med progressiv, symmetrisk, affeksjon av aksonale / små fibre, varierende manifestasjoner. Vegetativ dysregulering (ortostatisk hypotensjon). Intestinal motilitets forstyrrelser, urin retensjon, erektil dysfunksjon |
| Øye | Tørre øyne, uklart syn, glaukom, retinal angiopati |
| Hud, bløtdeler og andre manifestasjoner | Makroglossi, heshet, koagulasjonsforstyrrelser, purpura/kutan hemoragi (ofte periorbitalt), karpal tunnel syndrome, hovne ledd (ikke artritt), splenomegali, myasteni, fatigue, biceps sene ruptur, lumbal spinal stenose. “Dropped-head syndrome ” (svakhet i nakke-ekstensorer) rapportert som debutsymptom (Differensialdiagnose: myositt). |
Diagnose
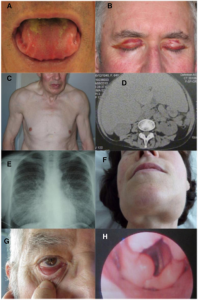
Ukarakteristiske og multiple uttrykksformer gjør at amyloidose er vanskelig å diagnostisere i et tidlig stadium. Klinisk mistanke vekkes på bakgrunn av symptomer og påvisning av proteinuri. Biopsi med histologi er nødvendig for en sikker diagnose.
Blodprøver kan omfatte celletellinger, lever – og nyrefunksjonsprøver, albumin, samt NTPro-BNP og troponin T. Proteinelektroforese. Laser capture microdissection og tandem masse spektrometri (LCM-MS) brukes for subtyping og er mer spesifikk enn anti-stoff baserte metoder/immunhistokjemi (Wisniowski B, 2020).
Urin undersøkes for proteinutskillelse og protein/kreatinin clearance. Urinelektroforese.
Biopsi. Diagnosen sikres ved biopsi som kan tas fra ulike vev. Biopsitakningen er vanligvis ukomplisert, men en bør være oppmerksom på generell økt blødningsrisiko ved amyloidose. Ofte velges biopsi fra abdominalt fettvev (sensitivitet >80%), rektum-mucosa eller små spyttkjertler. For AL-amyloidose er det funnet at 69% ved diagnosetidspunkt allerede har manifestasjoner i flere organer (Obici L, 2005). En tidlig diagnose er imidlertid viktig for å oppnå effektiv kontroll av plasmacelle dyskrasi og hindre progredierende organskade med aktuell behandling (Al Hamed R, 2021). Histologisk påvisning ved farging med Kongorødt og mikroskopi i polarisert lys er gullstandarden. Nærmere karakterisering ved immunhistokjemi eller analyse av amyloid som er ekstrahert fra affisert vev.
EKG kan avsløre rytmeforstyrrelser ved kardial manifestasjon.
Differensialdiagnoser
- Artritt (amyloide skulderputer)
- Diabetes mellitus (Diabetisk hånd, nefropati)
- Glomerulonefritt (proteinuri)
- Inflammatorisk tarmsykdom (IBD)
- Hypotyreose (myksødem)
- Macroglossi av annen årsak (genetisk, hypotyreose, lysosomal lagringssykdom)
- Restriktiv kardiomyopati
- Systemisk sklerose (puffy hands/fingres)
- Sklerødem (scleredema)
- Sjøgrens syndrom (sicca-fenomen, hovne kjertler)
Behandling
Dagens behandling er avhengig av bakenforliggende sykdomsårsak, type amyloidose og pasientens tilstand.
Ved AA amyloidose er et av angrepsmålene er rettet mot å hemme aktiviteten av grunnsykdommen for å redusere risiko eller forverring. Dette reduserer leverens kapasitet til å produsere SAA idet høye serumnivåer av SAA øker risikoen for amyloid avleiring. Blant immundempende legemidler har IL-6 hemmer (tocilizumab) har vist seg effektiv ved ulike manifestasjoner (Inoue D, 2010; Redondo-Pachón MD, 2013).
Ved Familiær Middelhavsfeber, som ofte er årsak til amyloidose, er kolkisin essensiell i hele sykdomsforløpet som forebyggende tiltak. Ved manglende sykdomskontroll bør IL-1 hemming i form av anakinra (Kineret) eller canakinumab (Ilaris) forsøkes. Tofacitinib (JAK-hemmer) har vist lovende resultater under utprøvning (Migita K, 2014).
Ved påvist AL amyloidose vurderer en først om pasienten er aktuell for autolog stammcelle-transplantasjon. Dette innebærer at alderen ikke er for høy, at de kardiale, nefrogene og pulmonale funksjonene er tilstrekkelig gode. Samlet sett tilbys 20% slik behandling (Al Hamed R, 2021). Også for behandling av AL- amyloidose og andre typer vises til litteratur (Ihne S, 2020).
De siste årene har det pågått intens forskning for å utvikle medikamenter som både kan stanse og reversere amyloid-formasjon (Nuvolone M, 2017; Al Hamed R, 2021). Mot transthyretin-mediert kardial amyloidose har tafimidis ((Vyndaqel) vist bedret overlevelse (Lamb EN, 2021), men et endelig gjennombrudd for de fleste amyloidose-pasienter gjenstår.
Prognose
Generelt er prognosen avhengig av type amyloidose og antall angrepne organer. Hjertemanifestasjon er mest alvorlig. Ved AL amyloidose er 40% av mortaliteten betinget i kardial svikt.
Litteratur
Holt MF, 2023 (kardial amyloidose)
